Hypertoni - omvårdnad
Ansvarsområde
Distrikts-/sjuksköterskans uppgift är att
- Medverka till att personer med hypertoni erbjuds såväl icke-farmakologisk som farmakologisk behandling
- Öka patientens kunskap om hypertoni, levnadsvanornas betydelse och vikten av hjärt- och kärlprevention.
Vårdteam
För helhetssyn och kvalitet i hypertonibehandlingen bör alla patienter ha tillgång till vårdteam. Personalkontinuitet bör eftersträvas. Teamarbete mellan läkare, distriktssköterska, sjuksköterska, undersköterska och patient skapar bättre förutsättningar för följsamhet i behandling. Resurser såsom psykolog, fysioterapeut, kurator, rökavvänjningsstöd, dietist och friskvårdkonsulent kan öka patientens välbefinnande och eventuellt förbättra behandlingsresultat.
Bakgrund
Se vårdprogram Hypertoni
Riskfaktorer
Ju fler riskfaktorer en person har desto större är risken för sjukdomsutveckling. En person med ohälsosamma levnadsvanor och högt blodtryck är enligt socialstyrelsen en person med särskild risk. Det är därför angeläget att stödja dessa att förändra sina levnadsvanor till det bättre, för att minska riskerna för ytterligare ohälsa och förtida död.
Fråga patienten om:
- Hereditet: Vilka i släkten har/har haft sjukdomstillstånd som berör hjärtkärlsjukdom och i vilken ålder de insjuknat
- Andra sjukdomar/vårderfarenhet: Exempelvis diabetes, njursjukdom, höga blodfetter, högt blodtryck under graviditet, vid mönstring, tidigare hjärtinfarkt eller stroke
- Andning/cirkulation: Yrsel, andfåddhet, bensvullnad, bröstsmärtor
- Sömn: Sömnvanor/-ovanor/-rubbningar, snarkningar/sömnapné, hjälpmedel
- Smärta: Till exempel huvudvärk, muskelspänning
- Stress: Inventera beteenden - stressfaktorer, livsinställning och nätverk. Patientens upplevelse av sin psykosociala situation privat och på arbetet
- Levnadsvanor: Fysisk aktivitet, alkoholvanor, tobaksvanor, matvanor. Se Levnadsvanor - självskattningwebbskattning i TakeCare Pdf, 67 kB.. Om möjligt, be patienten fylla i levnadsvanorna inför besöket, antingen via webben eller skicka med en utskrift tillsammans med kallelsen.
- Psykosocialt: Utbildningsnivå, arbete, nätverk, livsstil
- Välbefinnande: Hur upplever patienten sitt liv och sig själv? Vad beskriver hen som välbefinnande/icke välbefinnande?
Utredning
- Mycket viktigt att mäta blodtrycket på ett standardiserat sätt och känna till de felkällor kring blodtrycksmätning som förekommer. Blodtrycksmätning med standardiserad teknik (Vårdhandboken).
- Manuell pulspalpation för att upptäcka eventuell ojämn hjärtrytm och förmaksflimmer
- Längd, vikt, BMI, midjemått
- Återkommande blodtryckskontroller på mottagning, 24-timmars blodtrycksmätning och/eller hemblodtrycksmätning. Vid behov även ortostatisk blodtrycksmätning. För gränsvärden vid olika mätmetoder, se vårdprogram Hypertoni.
Flödesschema vid nyupptäckt respektive känd hypertoni
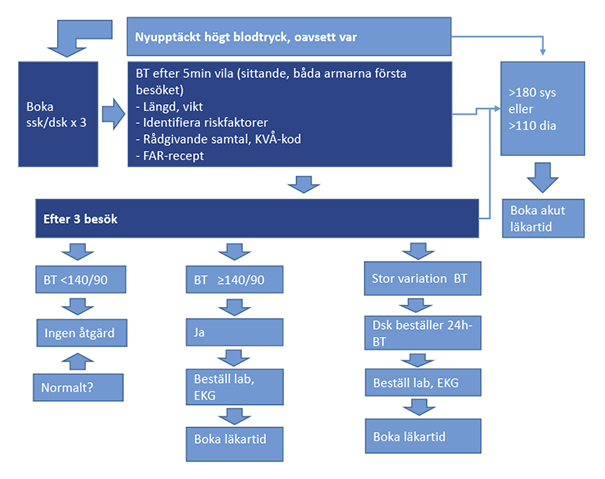
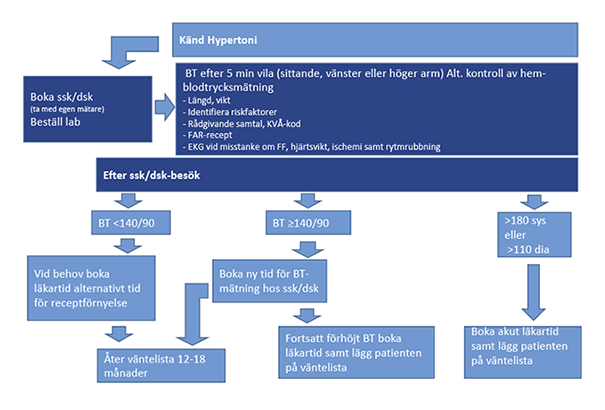
Ref. Flödesscheman skapade av arbetsgruppen för värdeprocess hjärta-kärl, SLSO
Hemblodtrycksmätning
Det är viktigt att hemblodtrycksmätning sker på ett kontrollerat sätt. Man rekommenderar överarmsmanschett, handledsmanschett ger inte tillförlitliga värden och rekommenderas därför inte. Patienten ska informeras om vikten av att vila cirka 5 minuter före mätningen och att armen ska vara i hjärthöjd, d.v.s. vid sittandes i en stol ska armen vila på armstödet eller om patienten ligger ned ska armen vila på en kudde. Mätningarna ska ske systematiskt, till exempel morgon och kväll varje dag i en vecka. Vid varje tillfälle ska det göras minst två mätningar. Mät före tablettintag och före måltid. Det är viktigt att patienten inte bara gör mätningar vid symtom. Exkludera första dygnet och räkna sedan ut medelvärdet för mätningarna.
Referensvärde vid hemblodtryck är < 135/85 mmHg.
I TakeCare kan man ta fram ett webbformulär för hemblodtrycksmätning och be patienten fylla i.
Mätning av hemblodtryck - blankett för utskrift att ge till patienten Pdf, 103 kB.
24-timmars blodtrycksmätning
Rekommenderas till exempel vid oklar diagnos, svårbehandlad hypertoni, vitrockshypertoni, maskerad hypertoni, kraftigt varierande blodtryck eller av pedagogiska skäl. Mätning var 20:e minut under hela dygnet rekommenderas som standard. Bedöm undersökningens kvalitet och dokumentera medelvärden dygn, dag och natt samt även sömnen under mätdygnet. Referensvärde: dygn ≥ 130/≥80, dag ≥ 135/≥85, natt ≥ 120/≥ 70.
Ortostatisk blodtrycksmätning
Använd automatisk blodtrycksmätare. Mät patientens blodtryck i liggande efter att personen vilat i tio minuter. Personen får sedan ställa sig upp. Mät blodtrycket omedelbart efter uppresningen, efter en minut, efter tre minuter och ev även efter fem och tio minuter. Dokumentera under sökord ortostatisk prov. Ortostatisk hypotension föreligger om systoliska blodtrycket sjunker ≥ 20 mmHg eller diastoliska blodtrycket sjunker ≥ 10 mmHg inom 3 minuters stående.
Anamnes
Utförlig anamnes ger viktig upplysning som stöd för fortsatt behandling och kunskap om patientens egenvårdskapacitet. Gå igenom patientens livssituation.
Hälsohistoria/vårderfarenhet/sökord VIPS
- Kontaktorsak/etiologi: Hur/när upptäcktes det förhöjda blodtrycket?
- Social bakgrund: Frågor om boende, civilstånd, barn, yrke, utbildning, nätverk. Har patienten insatser från kommun eller dylikt?
- Läkemedel: Vilka läkemedel tar patienten? Jämför med aktuell läkemedelslista. Fråga om eventuella biverkningar och om eventuella tidigare hypertoniläkemedel.
Bedömning
Omvårdnadsdiagnos.
Omvårdnadsplan
Omvårdnadsbehov
Identifiera omvårdnadsbehov tillsammans med patienten. Omvårdnadsbehovet styrs av det personen med hypertoni har möjlighet att fokusera på just för tillfället.
Omvårdnadsmål
Utifrån personens behov/förmågor/resurser sätta upp delmål och mål gemensamt.
Dokumentation
- Använd gärna journalöversikt för hjärta/kärl som finns i SLSO och som också kan beställas till privata vårdgivare. Viktigt att fylla i rätt sökord så att vården kan följas i Medrave och primärvårdskvalitet.
- Sätt diagnos/iterera tidigare diagnos som har koppling till besöket
- Sätt KVÅ-koder enligt riktlinjer
Behandling
Icke-farmakologisk samt farmakologisk behandling. Strukturerat omhändertagande och uppföljning är avgörande för framgångsrik hypertonibehandling, där livstilsåtgärder utgör basen.
Egenvård
FaR vid Hypertoni
Indikation: Vid lätt till måttligt förhöjt blodtryck (grad 1-2) kan livsstilsförändringar, inklusive ökad fysisk aktivitet, prövas innan farmakologisk behandling adderas.
Kontraindikation: Blodtryck > 200/115 mmHg.
Ordination: Konditionsträning av måttlig intensitet, exempelvis promenader, simning och cykling i 30 minuter alt styrketräning med många repetitioner samt lågt motstånd. Det går bra att dela upp träningen i mindre pass om 3 x 10 minuter.
Patienten bör undvika tunga styrkeövningar.
För att uppnå optimal effekt på blodtrycket bör träningen utföras 5 ggr/vecka under 4-6 månader.
FaR-metoden: Samlad information om FaR på Vårdgivarguiden med bland annat stöd till förskrivare
Levnadsvanor
- Prioritera samtal om levnadsvanor, stöd till goda levnadsvanor är en central del av behandlingen. Motivationsguide för samtal om levnadsvanor och upplevelse av hälsa kan beställas från Vårdgivarguiden.
- Ge stöd till de levnadsvaneförändringar som patienten är beredd och motiverad att göra
- Följ upp resultaten
- Nationellt vårdprogram vid ohälsosamma levnadsvanor, prevention och behandling
Tobak
- Inventera tobaksvanor, se Levnadsvanor - webbskattning i TakeCare Pdf, 67 kB.
- Underlätta rökstopp i syfte att reducera risk för kardiovaskulär komplikation
- Om det inte finns möjlighet till tobaksavvänjning på vårdcentralen så hänvisa till Sluta röka linjen
Alkoholvanor
- Inventera alkoholvanor, se Levnadsvanor - webbskattning i TakeCare Pdf, 67 kB.
- Högt alkoholintag kan höja blodtrycket
- Erbjud rådgivande samtal vid riskbruk. Be patienten att förslagsvis halvera alkoholintaget under en tid och följ blodtrycket
- Hänvisa patienten vid behov till Alkoholhjälpen
Fysisk aktivitet
- Rekommendera livslång regelbunden fysisk aktivitet, både för att hålla blodtrycket under kontroll och minska risken för komplikationer.
- Se FYSS för att kunna ge individuella råd: FYSS-rekommendationer
Kost
- Erbjud råd om bra mat
- Utgå från tallriksmodellen (Livsmedelsverket)
- Hälsosamma matvanor kännetecknas av en större andel grönsaker, rotfrukter, baljväxter, frukter, bär, nötter, frön, fullkornsprodukter, fisk, skaldjur, växtbaserade matfetter och oljor samt magra och osockrade mejeriprodukter samt ett lägre intag av rött kött och chark, salt, socker och alkohol
- Informera om att minska intaget av salt. Uttalad saltrestriktion sänker blodtryck på vissa individer och kan förstärka läkemedelseffekter
- Använd gärna kostindex och för mer information se Ohälsosamma matvanor
- Motivera patienten till kostsamtal hos sjuksköterska eller dietist och att själv söka information om bra mat, till exempel på 1177
Vikt
- Viktminskning kan leda till blodtrycksreduktion
- Informera om hjälp till viktminskning av stödgrupp, till exempel Viktväktarna
- Eftersträva BMI < 25
Midjemått
Män | >94 cm | ökad risk |
>102 cm | kraftigt ökad risk | |
Kvinnor | >80 cm | ökad risk |
>88 cm | kraftigt ökad risk |
Stress
- Stress är en etablerad riskfaktor för hjärt- och kärlsjukdom och högt blodtryck. Kronisk eller akut stress påverkar stresshormoner i kroppen och leder till förhöjt blodtryck.
- Informera om olika sätt till avslappning för att reducera blodtrycket, till exempel yoga, mindfulness, meditation samt fysisk aktivitet på recept.
- Erbjud vid behov stöd och hjälp till andra stödkontakter, som till exempel psykolog.
- Patientinformation om stress (1177)
Blodfetter
- Informera vid behov patienten om att:
- Minska intaget av framförallt mättat fett. Erbjud gärna skriftlig information om nyckelhålsmärkta livsmedel och information om bra matvanor (Livsmedelsverket)
- Öka intaget av grönsaker, frukt, fisk och fiber
- Öka sin aeroba fysiska aktivitet genom att till exempel promenera snabbt, cykla, simma, jogga. Rekommendationen är minst 150 minuter/vecka
- Vid behov remiss till dietist
Behandlingsmål
- Målblodtryck varierar och ska bedömas och dokumenteras i journalen av ansvarig läkare med beaktande av patientens ålder och sammanlagda risk för hjärt-kärlsjukdom.
- Behandlingsmål, under förutsättning att behandlingen tolereras väl:
- < 70 år: 120–129/70–79 mmHg
- > 70 år: 130–139/70–79 mmHg
- Samma målvärden gäller för de allra flesta patienter med samtidig diabetes, njursjukdom eller annan hjärt-kärlsjukdom
- Omvårdnaden handlar i stor utsträckning om patientutbildning, där patienten ska ges möjlighet att förstå hur hen själv kan påverka behandlingsresultat och förebygga komplikationer/risker ett högt blodtryck kan medföra. Eftersträva ett patientcentrerat förhållningssätt genom en god dialog. Öka patientens motivation och ge stöd till beslut om förändring och egenvård.
- Sätt upp individuella mål tillsammans med patienten. Använd gärna motiverande samtal (MI) som samtalsmetod.
- Gör en preliminär behandlingsplan tillsammans med patienten. Föreslå åtgärdsprogram och uppföljning. Blodtryckmålet bör uppnås inom 3 månader efter insatt behandling. Prioritera att nå systoliskt målblodtryck framför diastoliskt målblodtryck på patienter 50 år eller äldre
Uppföljning
Utvärdering
Bedömning
- Bristande kommunikation mellan vårdpersonal och patient
- Bristande compliance till terapi eller råd
- Felaktig blodtryckskontroll, t.ex. om stressad patient eller felaktig blodtrycksmätning
Åtgärd
- Information och diskussion med patienten om hypertoni och värdet av målblodtryck
- Samtal om hypertoniläkemedel: effekt och användning
- Följ upp eventuella biverkningar
- Information och diskussion om icke farmakologiska metoder så som levnadsvanor, viktnedgång, avslappning etc.
- Kompletterande blodtrycksmätning, såsom 24-timmars blodtrycksmätning eller hemblodtrycksmätning
Bristande compliance
Bedömning
- Patienten kan ha svårt att se omedelbara vinster med behandlingen eftersom en mild hypertoni sällan ger uppenbara symtom.
- Biverkningar av hypertoniläkemedel är inte ovanliga, framförallt tidigt i behandlingen, men de klingar ofta av efter några veckor. Om biverkningarna kvarstår rådgör med behandlande läkare.
- Kostnader för mediciner i en livslång behandling kan spela roll för patienten.
- Eventuell negativ massmediarapportering om läkemedelsbehandling vid hypertoni kan skapa misstro hos patienten.
- Behovet av förändrade levnadsvanor kan upplevas som försämrad livskvalitet och ett intrång i det sociala livet. Människor som känner sig friska för övrigt kanske inte vill bli påminda om att de har högt blodtryck som de behöver ta läkemedel för varje dag.
Åtgärd
- Skapa en god kommunikation med patienten. Ha ett empatiskt förhållningssätt, motivera, ställ öppna frågor, utbilda och informera.
- Följ upp kontinuerligt
Försämrad sexualitet
Bedömning
- Biverkningar av läkemedel?
- Komplikation av småkärlsjukdom? Diabetes?
Åtgärd
- Läkarkontakt
Svängande blodtrycksvärden
Bedömning
- Felaktig mätmetod
- Felkällor till mätsituationen
- "Vitrocks-fenomen"
Åtgärd
- Standardiserad blodtryckstagning
- Kalibrera utrustningen minst en gång per år
- 24-timmars blodtrycksmätning
- Hemblodtrycksmätning
Vitrockshypertoni
Innebär att blodtrycket är förhöjt i närvaro av en läkare eller sjuksköterska. Detta kan utgöra upp till 20 procent av värdet hos en patient med mild hypertoni.
Åtgärd
- 24-timmars blodtrycksmätning
- Hemblodtrycksmätning
Patientinformation
- God kunskap om högt blodtryck och effekterna av behandlingen ökar patientens motivation att delta i beslut, förändra levnadsvanor, utföra egenvård och lättare anpassa sig till att leva med sin hypertoni.
- Det är viktigt att undervisningen utgår från patientens eget perspektiv. Informationen ska vara meningsfull och kunskaperna ska kunna användas i patientens aktuella livssituation.
- Lyssna och låt patienten berätta om sina tankar kring sjukdomen och sin situation.
- Ge muntlig och skriftlig information om vad högt blodtryck är och vad det kan leda till.
- Ge kunskap om mediciners verkan och effekt på blodtrycket.
Patientinformation om högt blodtryck (1177)
Beställ patientinformation(Janusinfo)
Samlat material om goda levnadsvanor (Vårdgivarguiden)
Kvalitetsindikatorer
- Standardiserad blodtrycksmätning. Kvalitet på själva blodtrycksmätningarna (Vårdhandboken)
- Andel patienter som uppnått målblodtryck
- Använd gärna Medrave och Primärvårdskvalitet för uppföljning. Via PrimärvårdsKvalitet kan man exempelvis följa Blodtrycksvärden, t.ex. andel patienter som når < 140/90 mmHg, ≤ 140/90 mmHg och/eller ≥ 160/100 mmHg. Man kan även följa Förekomst av hypertonidiagnos för att se i vilken utsträckning patienter med hypertoni identifieras, vilket är en förutsättning för att behandling ska kunna erbjudas.
