Tuberkulos
TBC
Vårdnivå och remissrutiner
Husläkarmottagning
Utredning för aktiv pulmonell/extrapulmonell tbc: lungröntgen och eventuellt annan relevant röntgen, vikt, blod- och leverstatus, SR, kreatinin, u-sticka och hiv, hepatitserologi. Ska detta ligga under utredning?
Screening av smittskyddsskäl avseende asylsökande, kvotflyktingar och anhöriginvandrade personer från högriskländer - TB >100/100.000 invånare och år, se Riskländer avseende tuberkulos - BCG-vaccination (Folkhälsomyndigheten).
Enligt smittskyddslagen räknas tuberkulos som en allmänfarlig sjukdom och patienten har rätt till kostnadsfri utredning, vård och behandling. Detta gäller svenska medborgare, asylsökande samt i Stockholms län även papperslösa och EU-medborgare.
Laboratorieverifierade fall och kliniskt/radiologiskt misstänkta fall där tuberkulosbehandling påbörjats ska anmälas via SmiNet. Detta görs av behandlingsansvarig läkare på infektionsklinik eller barnklinik, Karolinska Universitetssjukhuset.
Remiss till infektionsklinik (vuxna) eller barnmedicinsk klinik (<18 år)
Vid misstanke om aktiv högsmittsam lung-tbc (ex. hosta med utbredda lunginfiltrat, kavitering) ska Infektions- eller Barnkliniken, Karolinska Universitetssjukhuset Solna/Huddinge (beroende på geografisk bostadsort) kontaktas per telefon och patienten remitteras akut till intensivakuten/NKS eller Karolinska Huddinge.
Dagtid finns tillgång till tbc-jour på NKS eller Karolinska Huddinge:
NKS, telefon: 072-584 08 14
Karolinska Huddinge, telefon: 08-123 829 42
Om tbc-jour inte svarar hänvisas till dagbakjour på NKS eller Karolinska Huddinge. Jourtid kontaktas bakjour Infektionskliniken, Karolinska. Barn remitteras till barnakuten, Karolinska Huddinge. Dagtid nås Karolinska barn tbc-mottagning, telefon: 08-585 837 15 Huddinge eller telefon: 08-517 780 97 Solna. Jourtid bakjour barn Huddinge.
OBS! Vid transport ska patienten förses med engångsnäsdukar, instrueras att hålla för munnen vid hosta samt hosta upp direkt i engångsnäsduk som slängs i medförd avfallspåse. All transport av smittsam patient måste ske i ambulans där fönstret mellan vårdutrymme och förarhytt ska vara stängt. Personalen använder andningsskydd av FFP3-typ. Punktdesinfektion med alkoholbaserat ytdesinfektionsmedel med tensid ska användas vid spill av blod eller slem.
- Vid misstanke om lung-tbc som sannolikt inte är högsmittsam (mindre infiltrat på röntgen, sparsam/måttlig hosta och avsaknad av B-symtom såsom viktnedgång, feber, nattliga svettningar. Remiss skickas då på sedvanligt sätt till tbc-mottagningarna Infektion/barn Karolinska Universitetssjukhuset Solna eller Huddinge. Vid tveksamheter kontaktas tbc-jour enligt ovan för rådgivning.
- Vid extrapulmonell (utan allmänpåverkan/ex. lymfkörtel-tbc), remiss till infektions- eller barnmottagning, Karolinska Universitetssjukhuset Solna eller Huddinge.
- Remittera för bedömning om indikation för behandling av LTBI om positivt test (se nedan) och misstanke om ny smitta, yngre immigranter från länder med hög förekomst av tuberkulos om man bedömer att smittan kan ha skett de senaste två åren, barn, gravida eller planerad graviditet, inför TNF alfahämmande behandling, obehandlad/bristfälligt behandlad hiv-infektion och vid grav njursvikt. Remiss skickas till infektions- eller barnmottagning Karolinska Universitetssjukhuset Solna eller Huddinge.
Remissinnehåll
- Anamnes. OBS! Se rubrik Epidemiologi nedan
- Resultat av lungröntgen och annan relevant röntgenundersökning
- Uppgifter om genomgången BCG-vaccination, ursprungsland, boendeform, familjemedlemmar, yrke. Skolbarn, dagisbarn?
- Labresultat
- Symtomduration
- Kliniskt status
- Är personen hiv-testad? Är hepatitserologi gjord?
- Telefonnummer och språk
Bakgrund
Epidemiologi
En tredjedel av jordens befolkning beräknas vara infekterade med tuberkulos. Årligen insjuknar cirka 10 miljoner i aktiv tuberkulos och cirka 1.5 miljoner dör. I Sverige insjuknar för närvarande 5-7 fall/100.000 invånare och år, bland personer födda i Sverige ligger incidensen på 1/100.000 invånare och år i tuberkulos. De som är födda i Sverige och insjuknar i tbc är oftast antingen i 75-80-årsåldern och smittades i unga år eller också är det personer med nära anhöriga i länder där tbc är vanligt. Majoriteten av de invandrare som har eller får tbc är yngre vuxna som kommer från länder där sjukdomen är utbredd (vanligast Afrika söder om Sahara – främst Afrikas horn, Asien, Sydamerika och Östeuropa).
Tid från smitta till insjuknande varierar mycket men risken att utveckla klinisk sjukdom är störst de första 2 åren efter smittotillfället men kan kvarstå hela livet. Cirka tio procent av smittade personer med normalt immunförsvar utvecklar sjukdom.
Minst hälften insjuknar de första 1-2 åren efter smitta.
Riskfaktorer
- Ålder: barn under 3 år, tonåringar och äldre
- Nyförlösta mödrar (en ökad risk för tbc ses både under graviditet och under postpartumperioden, det nedsatta immunsystemet för att inte stöta bort fostret gör att tbc-sjukdom ofta har få eller inga symtom under graviditet
- Personer med ursprung från eller annan långvarig kontakt med högendemiskt land, se Riskländer avseende tuberkulos - BCG-vaccination (Folkhälsomyndigheten)
- Miljö (flyktingläger, fängelse, hemlösa)
- Immunsuppression pga sjukdom (till exempel hiv) eller medicinering (immunmodulerande behandling, prednisolon >15 mg/dag under minst 1 månad)
- Tidigare otillräcklig behandlad tbc, kvarstående fibronodulära förändringar i lungorna efter tidigare obehandlad tbc
- Malignitet (framförallt hematologisk)
- Kronisk njursvikt
- Alkohol- eller narkotikamissbruk
- Genomått jejuno-ileal bypass
- Gastroektomerade
- Silicos
- Diabetes mellitus
- Rökning
- Undervikt
Utredning
Symtom
Tänk på tbc vid:
- Riskutsatt person, se rubrik Riskfaktorer
- Långvarig hosta (>2 veckor)
- Oklar feber
- Avmagring
- Körtlar på halsen
- Blodhosta
Tuberkulos misstänks vanligen som differentialdiagnos till malignitet, systemsjukdom eller annan infektionssjukdom – "Epidemiologi" och "Riskfaktorer" är vägledande.
Anamnesen är central för att få information om faktorer som innebär att en smittad person har en ökad risk att insjukna.
I anslutning till infektionen, vanligen efter 4-8 veckor, kan feber uppträda utan andra symtom. Även knölros kan ibland ses och drabbar framförallt kvinnor i vuxen ålder samt flickor i puberteten. Det vanligaste är dock att primärinfektionen förlöper helt utan symtom.
Lungtuberkulos (smittsam)
Den primära infektionen sker så gott som uteslutande via luftvägar med primärfokus i lungan och svullnad av hiluskörtlar, det så kallade primärkomplexet. Lungtuberkulos utvecklas framför allt under de första åren efter smittotillfället men kan också komma många år senare.
De vanligaste symtomen är följande:
- Långvarig hosta (>2 veckor) ofta med slembildning, mer sällan med blodhosta
- Feber (framförallt på eftermiddagar och kvällar) eller subfebrilitet (hos barn ofta det enda symtomet)
- Nattliga svettningar
- Trötthet
- Dålig aptit och viktminskning
- Utebliven viktökning hos små barn
- Ibland smärtor i bröstkorgen
Extrapulmonell tuberkulos (med normal lungröntgen och avsaknad av luftvägssymtom, inte smittsam)
Vid tbc utanför lungorna beror symtomen på vilket organ som drabbats.
Vanligast är tbc-engagemang i lymfkörtlar, främst i form av förstorade lymfkörtlar på halsen, oftast ensidigt. Lymfkörtlarna växer långsamt och är oömma, patienten är som regel opåverkad. Lymfkörtelförstoring i mediastinum och hilus kan ses hos barn men även hos vuxna, särskilt när sjukdom utvecklas nära smittotillfället.
Den blodburna spridningen av tuberkulosbakterier sker tidigt efter primärinfektionen och tbc-meningit och miliär-tbc som komplikation kan uppträda inom några få månader. Dessa sjukdomsformer är dock ovanliga. Tbc-pleuriten är vanligast under de 6 första månaderna efter smittotillfället och bör leda till intensifierad smittspårning. Skelett-tbc kan komma relativt tidigt (inom några år) efter infektionstillfället men kan också komma betydligt senare i livet. Urogenital tuberkulos utvecklas vanligen många år efter infektionstillfället.
Barn
Spädbarn är mycket mottagliga för tuberkulossmitta och löper hög risk för att utveckla en allvarlig generaliserad sjukdom med diffusa symtom (tbc-meningit och milliär-tbc).
Hos förskolebarn och skolbarn före tonåren har tuberkulos ofta ett godartat förlopp. En långdragen (två till fyra veckor) svängande feber som pendlar mellan 38 och 40 grader är ofta det enda symtomet. Urinvägsinfektion och influensa är klassiska differentialdiagnoser. Hosta saknas däremot i början av sjukdomen.
Röntgen visar ofta ett breddökat mediastinum som tecken på lymfkörtelsvullnad. Ibland ses svullna hiluskörtlar endast vid sidoprojektion. Infiltrat kan förekomma. Även astmaliknande symtom kan uppträda eftersom mediastinala lymfkörtlar kan komprimera de grövre luftvägarna. Barnet har ett opåverkat allmäntillstånd vilket ofta förvillar den kliniska bedömningen. Barn med tbc smittar vanligen inte förrän de kommer upp i skolåldern.
Hos tonåringar ses en tuberkulos som kliniskt liknar den hos vuxna men ibland med ett snabbare förlopp. Detta kan vara en progressiv primärtuberkulos eller en aktiverad latent tuberkulös infektion. Man kan även finna avancerade lungröntgenfynd efter bara några veckors anamnes på trötthet, hosta eller ont i ryggen. Tonåringar med lungtuberkulos är ofta smittsamma, till skillnad från de yngre barnen.
Handläggning vid utredning
Lungtuberkulos
I primärvården
- Lungröntgen
- Laboratorieprover: SR, blodstatus, leverstatus och kreatinin, urinsticka, hiv-test och hepatit-seroligi, ange på remiss om gjort eller ej, låt det ej fördröja inremittering, kan kompletteras på specialistmottagning! (I primärvården ska inte PPD/IGRA användas för diagnostik av aktiv tbc. PPD kan vid aktiv sjukdom ge kraftiga reaktioner med nekroser. PPD/IGRA kan möjligen användas som komplement på specialistnivå, vid svårigheter med bakteriologisk påvisning.)
- Vikt
På specialistmottagning
Utredning inleds vanligen med bakteriologisk undersökning med 2-3 sputumprov alternativt ventrikelskjöljning för påvisande av tuberkulosbakterier, om negativt i snabbtester går man vanligen vidare med bronkoskopi.
Extrapulmonell tuberkulos
I primärvården
- Lungröntgen. Om röntgenförändringar fortsatt specifik utredning via specialistmottagning enligt ovan.
- Laboratorieprover: SR, blodstatus, leverstatus och kreatinin, urinsticka samt hiv-test och hepatit-serologi.
- Riktad relevant undersökning på organ med misstänkt tbc i samråd med tbc-specialist. Lymfkörtlar: punktion för cytologi och mykobakteriologisk undersökning kan göras på primärvårdsnivå, i första hand för att utesluta annan diagnos. Ta kontakt med tbc-jour/infektionsjour, Karolinska Universitetssjukhuset om riskfaktorer om annan diagnos ej kan verifieras. Om den kliniska misstanken på lymfkörtel-tbc är stor bör patienten remitteras utan föregående punktion till specialistklinik.
Latent tuberkulos (LTBI, vilande infektion utan kliniskt eller radiologiskt tecken på aktiv sjukdom)
Se Testning för latent tuberkulos (Smittskydd Stockholm).
Diagnostik utförs främst vid smittspårning, vid screening av smittskyddsskäl avseende migranter från högriskländer, gravida, inför organtransplantation samt inför behandling med immunmodulerande läkemedel.
Hälsoundersökning av asylsökande personer utförs på sju utsedda vårdcentraler: Fittja, Rinkeby, Valsta och Rissne vårdcentraler, Capio Wasa, Capio Rågsved och HLM Bergshamra Norrtälje.
Anknytningsinvandrande skolbarn, som fått sitt personnummer, kan även remitteras från Elevhälsan för hälsoundersökning på vilken vårdcentral som helst i länet, se information om hälsoundersökning vid asyl och migration (Smittskydd Stockholm).
I hälsoundersökning ingår test av tbc (se nedan), hepatitserologi och hiv-test.
Tuberculin Skin Test, TST
- PPD (Purified Protein Derivate of Tuberculin)
Standard att använda 2 TU per 0,1 ml och då injicera 0,1 ml intrakutant på underarmens ovansida Indurationens diameter mäts efter 72 timmar och anges i millimeter. Se Tuberkulintest med arbetsbeskrivning (pdf) (Smittskydd Stockholm).
Fördel: Avläsning efter 72 timmar. Hos barn under 2 år där IGRA är mindre tillförlitligt.
Nackdel: Utförande och avläsning bör ske av van personal med tillräckligt patientunderlag. Immunstimulering, vilket innebär att en förnyad testning eller BCG-vaccinering, kan ge en falsk positiv reaktion.
Svar: En tuberkulinreaktion med minst 6 mm räknas som positiv reaktion. För barn med tuberkulinreaktion >6 mm men <10 mm bör ställningstagande till vidare utredning ske. Tuberkulinreaktion >10 mm remitteras till barnklinik. Endast barn med tuberkulinreaktion 0 mm får vaccineras med BCG. - IGRA (Interferon Gamma Release Assay), Quantiferon
Se provtagning Tuberkulos-antigen, interferon gamma - Karolinska Universitetslaboratoriet
Fördel: Blodprov, mäter specifikt svar mot tuberkulos antigen, reagerar inte på tidigare BCG-vaccination och endast i undantagsfall efter infektion med miljömykobakterier. Kan upprepas vid tveksamheter.
Nackdel: Provtagning i speciella rör som måste förbeställas och är dyrare, hållbarhet högst ett halvår. Svar inom 1 vecka.
Svar: IGRA pos/neg/ej bedömbart-gränsvärde zon. Om svar gränsvärde zon (om nyligen exposition bör man vänta två månader efter exposition, om ingen aktuell exposition kan man ta om på en gång. 50 procent av positivt gränsvärde zon blir negativ vid omtest).
Gemensamt för båda testerna:
- Reaktionens prediktiva värde är beroende av det epidemiologiska sambandet och bör därför bara användas vid känd exposition som vid smittspårning kring en smittsam person, screening av högriskgrupp samt innan eventuell BCG-vaccination.
- Nackdel att de inte svarar adekvat när immunsystemet inte är intakt. Bristande reaktivitet med risk för falsk negativt resultat vid ålder under 6 månader, vid sjukdomar som drabbar lymfoida organ, behandling med immunsupprimerande behandling, uttalad undernäring och långt framskriden tbc. Kan även ske övergående vid vissa virussjukdomar och vaccination med levande virus.
- Båda mäter svar mot mykobakterieantigen men IGRA gör detta mer specifikt mot Mycobacterium tuberculosis.
Principer för användning av IGRA och PPD
Friska vuxna och barn ≥2 år: IGRA eller PPD (IGRA är att föredra hos BCG-vaccinerade).
Barn <2 år: PPD.
Immunsupprimerade: IGRA och/eller PPD (båda om PPD är negativt), görs på specialistklinik.
Reaktivitet hos båda testerna utvecklas vanligen inom 2 månader från smittotillfället med sannolikt längre tid för omslag I IGRA. Ingen av dem kan helt säkert bekräfta eller utesluta LTBI, eftersom de mäter ett immunsvar, vilket inte är liktydigt med att levande bakterier finns i kroppen. En bedömning måste därför alltid ske individuellt med användning av tillgänglig information avseende epidemiologi och exposition, anamnes inklusive immunkompetens och riskfaktorer för att utveckla aktiv tbc samt resultaten av lungröntgen.
Undersökning av migranter (kommer oftast på remiss från Elevhälsan)
Person under 18 år, inflyttad till Sverige från land med hög tuberkulosincidens, 100 fall eller fler per 100.000 invånare och år, se Riskländer avseende tuberkulos - BCG-vaccination (Folkhälsomyndigheten). Hälsodeklaration för patienter avseende tuberkulos (pdf) Pdf, 94 kB. - att skriva ut och fylla i.
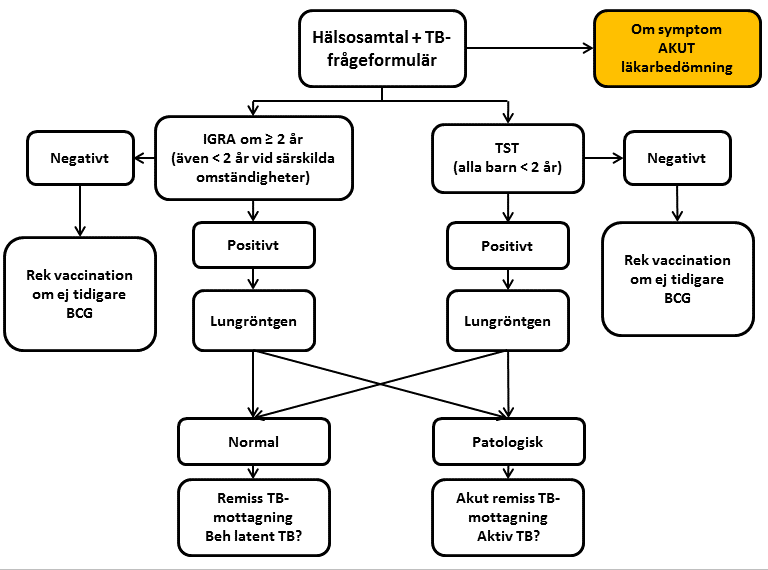
Bild: Folkhälsomyndigheten
Behandling
Förebyggande åtgärder
Vaccination
Bacillus Camette: Guérin är en levande försvagad stam av Mycobacterium bovis. Den bästa skyddseffekten för BCG är visad för små barn mot allvarliga former av generaliserad tuberkulos.
Generell BCG-vaccination upphörde 1975 i Sverige. Vaccination erbjuds barn med föräldrar från ett land med hög/ökad tuberkulosförekomst (TB >25-300/100.000 invånare. Detta är alla länder som finns med på Folkhälsomyndighetens lista över riskländer för tuberkulos, Ges vid 6 månaders ålder och sköts främst via BVC.
Vid vaccination inför resa erbjuds barn, oberoende av ursprungsland, vaccination enligt särskild rese-BCG-flödesschema, se flödesschema från Barnhälsosjukvården (pdf) (Kunskapsstöd för vårdgivare). Ges på BVC och ska ej hänvisas till resevaccinationsmottagningar.
Screening av smittskyddsskäl avseende asylsökande, kvotflyktingar och anhöriginvandrade personer från högriskländer som visat negativt IGRA alternativt negativt PPD och är <18 år (gäller även äldre gymnasieungdom ) erbjuds kostnadsfri vaccination med BCG på sju vårdcetraler i Stockholms län. Remiss krävs från Elevhälsan om ej hälsoundersökning gjorts i anslutning till vaccination: Fittja, Rissne, Rinkeby, Valsta, Bollmora och Liljeholmens vårdcentraler samt Luna vårdcentral I Södertälje.
BCG som reseprofylax vid turistresa är sällan motiverad ens vid resor till länder med hög TB-förekomst (utom de minsta barnen >2 år, se länk till flödesschema från Barnhälsovården ovan.
En vaccination kan övervägas vid långvarig vistelse (>3 månader) och kan övervägas inför arbete i utsatta miljöer utomlands (till exempel inom sjukvård, flyktingläger eller fängelser). Revaccination av BCG rekommenderas inte enligt WHO. BCG för sjukvårdspersonal, studerande inom vårdyrken eller personal inom kriminalvården rekommenderas ej längre i Sverige. Den viktigaste åtgärden vid arbete i riskmiljö för vuxna är adekvat skyddsutrustning och att hygienåtgärder följs,
Barn >12 mån: 0,1 ml intrakutant.
Barn <12 mån: 0,05 ml intrakutant.
Läkemedelsbehandling
Behandling på specialistklinik inleds alltid med fyra preparat om resistensmönstret inte är känt, förutsatt låg risk för resistens:
- Isoniazid (INH) (Tibinide) i kombination med vitamin B6 (Pyridoxin) för att förebygga neurologiska biverkningar
- Rifampicin (RIF) (Rimactan och Rifadin)
- Ethambutol (Myambutol) - utsättes vanligen när besvarat att känslig stam föreligger
- Pyrazinamid (PZA) (licenspreparat i Sverige) – initiala 2 månaderna
Behandlingstid vid känslig tuberkulos är i normalfallet minst 6 månader, vid tbc i CNS 12 månader och vid multiresistent tbc ofta 24 månader. Som regel är patienten smittfri mycket snabbt efter insatt adekvat terapi. Läkemedel ges 1 gång/dygn och delas vanligen i dosett av tbc-sjuksköterskor på Infektions-/barnklinikens tbc-mottagningar. Vid multiresistent tbc samt vid förväntad bristande följsamhet till behandling, ges vanligen övervakad behandling (DOT). Kontakt med primärvården kan tas vid behov för hjälp med detta via distriktssjuksköterska.
Se Terapirekommendationer (Läkemedelsboken).
Interaktion med andra läkemedel
Interaktionsrisk föreligger framförallt för RIF och en rad andra läkemedel på grund av induktion av cytokrom P450-systemets enzymer.
Isoniazid ökar koncentrationen av fenytoin, karmazepin och diazepam.
Rifampicin minskar koncentrationen av P-piller, glukokortikoider, warafarin, statiner, klaritromycin, erytromycin, doxycyklin, proteasinhibitorer, verapamil, nifedipin, propranolol, digoxin, fenytoin, diazepam, vitamin D, nortriptylin och haloperidol.
Nutritionstillståndet påverkar förutsättningar för att klara behandlingen och snabbt återhämta sig. Viktigt med en energi- och proteinrisk kost. Ofta behövs kontakt med dietist.
Brist på vitamin D är vanligt hos patienter med aktiv tbc och bör behandlas parallellt.
