Astma hos vuxna
Vårdprogrammet gäller patienter från 18 års ålder.
Vårdnivå och remissrutiner
Husläkarmottagning
Utredning, diagnos och behandling av flertalet patienter.
Remiss till öppenvårdsmottagning lung-allergi
- Svår nydebuterad sjukdom
- Anamnes på livshotande attacker (IVA-krävande)
- Oklar diagnos – behov av ytterligare utredning
- Dåligt terapisvar – t.ex. okontrollerad astma enligt ACT eller upprepade exacerbationer (>2 sista året) trots god compliance till behandlingstrappan steg 4
- Samsjuklighet – andra hälsotillstånd eller sjukdomar som komplicerar behandling, försämrar symtom eller försvårar god astmakontroll
- För ställningstagande till utökad behandling med AIT (allergen immunterapi), biologiska läkemedel eller multidiciplinär behandlling
Remiss till Karolinska Svår Astma centrum (KSAC)
KSAC är en ny stödresurs för multidiciplinär hjälp vid svår astma och har ytterligare möjligheter att utreda och behandla svår astma.
Remissindikationer är samma som för öppenvårdsmottagning lung-allergi men KSAC kan även exempelvis:
- ta hjälp av utökade multidisciplinära team (t.ex. sjukgymnast, kurator, ÖNH-läkare, specialistsjuksköterska)
- utreda vid återkommande exacerbationer men normala eosinofiler (utredning med sputuminduktion)
- utreda misstänkt sjukdom i de små luftvägarna (small airways disease).
Skriv remiss i TakeCare som ”Allergi konsultation” till ”S Lung allergi Mott” eller ”H Lung allergi mottagning” och ange frågeställning “Svår Astma”.
Remissinnehåll
- Anamnes, särskilt hur och när diagnosen är ställd, allergi, rökning, yrke, eventuell specifik exponering, antal exacerbationer senaste 12 månader
- Symtom inklusive ACT och relevant status
- Aktuell och tidigare provad behandling
- Spirometri (FEV1, FVC i liter och i procent av förväntat), effekt av bronkdilatation (reversibilitetstest), eventuellt PEF-kurva
- Andra relevanta sjukdomar och hälsotillstånd
- Resultat av utredning med röntgen, riktad allergiutredning och blodprov med B-celler*
*Dessa behövs som regel inför remiss till KSAC.
Återremiss till husläkarmottagning
I regel efter avslutad vård eller som information om pågående utredning.
Remissinnehåll
- Utredningsresultat
- Medicinändringar
- Rekommenderad framtida behandling
- Önskvärt kontrollintervall
- När specialiserad behandling bör kontaktas på nytt
Bakgrund
Vid misstanke om yrkesutlöst astma, se vårdprogram Arbetsrelaterade luftvägssjukdomar.
Definition
Astma är en inflammatorisk luftvägssjukdom med varierande grad av luftvägsobstruktion. Sjukdomen har klassiska symtom (som andnöd, pipande andning och hosta) som varierar över tid och i intensitet, men är samtidigt mycket heterogen.
Epidemiologi
- Astma förekommer i alla åldrar, med högst incidens i småbarnsåren.
- Prevalensen i Sverige är cirka 10%, där ungefär hälften har lindrig sjukdom.
Etiologi
Astma beror på en kronisk inflammation i luftvägarnas slemhinnor och delas in olika fenotyper.
De vanligaste är:
- Allergisk astma – debuterar ofta i barndomen, förekommer tillsammans med allergi, atopiskt eksem och/eller födoämnesöverkänslighet
- Icke-allergisk astma – debuterar ofta i vuxen ålder, i vissa fall orsakad eller försämrad av yrkesexponering
- Blandform mellan båda dessa är vanligt.
Riskfaktorer
- Hereditet
- Allergi
- Passiv eller aktiv rökning
- Exponering för irriterande ämnen – luftföroreningar, damm och kemikalier i arbete och omgivningsmiljö
- Direkt eller indirekt exponering för allergener
- Övervikt
- Psykisk ohälsa
Utlösande faktorer
- Allergener
- Ansträngning
- Irritanter – tobaksrök, annan rök, kyla, starka dofter, fuktskadad inomhusmiljö, damm, retande gaser och kemikalier
- Luftvägsinfektioner
- Läkemedel – exempelvis NSAID, betablockerare
Samsjuklighet
- Atopiskt eksem
- Födoämnesallergier
- Allergisk rinokonjunktivit – förekommer ofta tillsammans med allergisk astma
- Icke allergisk rinit – kan förekomma i kombination med obstruktivitet i nedre luftvägarna
- Näspolyper
Utredning
Symtom
- Andningsbesvär – pipande, väsande, tung, ansträngd andning
- Hosta – nattlig, vid ansträngning, långvarig efter förkylning
- Nedsatt ork eller fysisk prestationsförmåga – till följd av andningsbesvär eller hosta
Anamnes
- Riskfaktorer
- Utlösande faktorer
- Samsjuklighet
- Exacerbationer senaste året
Status
- Allmäntillstånd
- Näsa, mun och svalg – särskilt bedömning av rinit respektive näspolypos
- Lungor – ibland ronki vid utandning eller forcerad utandning
- Hjärta
- Hud
- Längd och vikt
Handläggning vid utredning
- Anamnes (symtom) är grunden i all astmabedömning för diagnos.
- Använd ACT för utvärdering av astma.
- För verifiering av diagnos, starta med spirometri med bronkdilatationstest.
- Om spirometrin är normal – överväg PEF-kurva under minst 2 veckor och/eller provbehandling under 4-12 veckor. Kombinera gärna båda, dvs en PEF-kurva första och sista 2 veckor av provbehandlingen.
- Vid misstanke om utlösande allergen – överväg riktad allergiutredning.
- Vid misstanke om arbetsplatsorsakade besvär – överväg kontakt med arbetsgivare eller företagshälsovård, se vårdprogram Arbetsrelaterade luftvägssjukdomar.
- Överväg lungröntgen vid oklar diagnos, utebliven behandlingseffekt och hos äldre rökare.
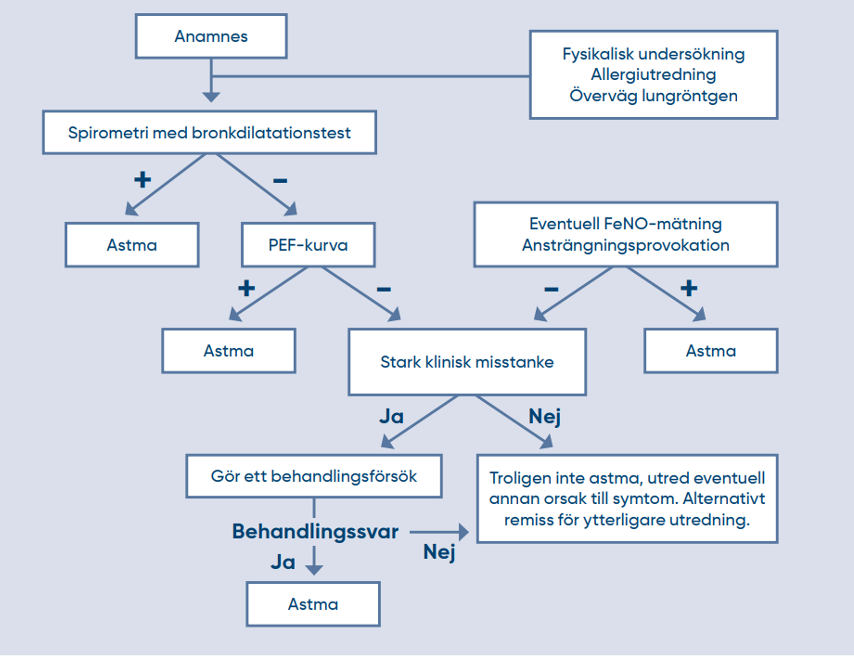
Figur 1: Utredning vid misstanke om astma, från Läkemedelverkets behandlingsrekommendation 2023-03-27.
Spirometri med bronkdilatationstest
Diagnosen kan ställas om anamnes och status talar för astma samt ett kriterium är uppfyllt:
- Ökning av FEV1 med minst 12% och 200 ml efter inhalation med bronkdilaterande läkemedel.
- Ökning av FVC (VC) med minst 12% och 200 ml efter inhalation med bronkdilaterande läkemedel.
En normal spirometri eller obstruktiv kurva utan signifikant effekt av bronkdilaterande läkemedel utesluter inte astma då endast 20-30% har en signifikant reversibilitet vid spirometritillfället. Se Lathund för tolkning av spirometrikurva Pdf, 245 kB. (pdf).
PEF-kurva
Vid normal spirometri men fortsatt misstanke kan PEF-kurva över tid utföras under minst 2 veckor. PEF bör göras morgon och kväll samt vid besvär.
Minst ett av följande indikerar astma:
- Genomsnittlig dygnsvariabilitet över hela mätperioden ≥10%
- Sänkning av PEF-värdet ≥15% efter ansträngning
- Ökning av PEF ≥15% efter inhalation av beta-2-stimulerare
Det är viktigt med rätt instruktioner. Ge både muntlig och skriftlig information.
- PEF-mätning utskrivbar dagbok Pdf, 47 kB. (pdf)
- Videoinstruktioner för patient (medicininstruktioner.se)
För utförligare beskrivning, instruktioner för vårdpersonal och PEF-tolkning, se avsnitt om PEF-mätningar i Lungfunktionsundersökningar.
Provbehandling
- Vid oklar diagnos – överväg provbehandling med astmaläkemedel i 4-12 veckor.
- Utför gärna PEF-kurva första 2 veckor och sista 2 veckor av provbehandlingen.
- Ge 800-1600 ug budesonidekvivalent per dygn – den högre dosen för rökare, vid övervikt eller vid långvarig underbehandling.
- Utvärdera med anamnes (symtom eller ACT), spirometri och utvärdering av eventuella PEF-kurvor.
Resultat talande för astma är klart minskade symtom, och ökning av FEV1 och/eller FVC med ≥12% och 200 ml vid bronkdilatationstest eller jämfört med den spirometri patienten hade innan provbehandlingen.
Differentialdiagnoser
- Kroniskt obstruktiv lungsjukdom (KOL)
- Exercise-induced laryngeal obstruction (EILO)
- Ångest
- Dysfunktionell andning
- Sensorisk hyperreaktivitet
- Bronkiektasier
- Hjärtsvikt
- Lungskada efter exempelvis yrkesexponering
- Högt andningshinder (tumör, förträngning)
- Kronisk infektion, exempelvis cystisk fibros, ciliedefekt eller immunbrist
- Rinit (hosta och långvariga symtom efter förkylning)
- Obesitas (ansträngningsdyspné)
- Kollaps av luftvägar vid utandning (tracheobronkomalaci, EDAC)
Behandling
Se Astma - akut hos vuxna för akut behandling.
Handläggning vid behandling
Planera för behandling i team med patient, läkare och sjuksköterska samt vid behov fysioterapeut, arbetsterapeut och kurator.
Behandlingen bör omfatta:
- Patientutbildning
- Skriftlig behandlingsplan
- Bedömning av astmakontroll med ACT Pdf, 112 kB. (pdf)
- Icke-farmakologisk behandling inklusive vid behov rökstopp och ökad fysisk aktivitet
- Läkemedelsbehandling enligt behandlingstrappa
- Allergen immunterapi (AIT) kan övervägas via specialiserad vård vid påvisad IgE-förmedlad allergi
Behandlingsmål
- Symtomfrihet
- Bibehållen fysisk aktivitetsnivå och lungfunktion
- Inga eller få exacerbationer eller läkemedelsbiverkningar
Patientutbildning
- Informera om sjukdom och läkemedelsbehandling.
- Träna inhalationsteknik och andningsteknik.
- Informera om fördelar med fysisk aktivet.
- Rökstopp är särskilt viktigt då astmatiker som röker har en betydligt ökad risk att utveckla KOL, samt att behandlingseffekten av inhalationssteroider minskar.
Se under rubrik Patientinformation för tips om astmainformation eller instruktionsfilmer.
Behandlingsplan
Skriv ut Astma - min behandlingsplan Pdf, 116 kB. (pdf) från SKR eller använd den som finns i TakeCare.
- Ordinera läkemedel för behandling kontinuerligt, vid behov och vid exacerbation.
- Planera klinisk uppföljning.
- Ge råd om att minimera exponering för allergener och irritanter.
- Erbjud rökavvänjning vid behov, gärna kvalificerat rådgivande samtal.
- Erbjud kontakt med fysioterapeut, arbetsterapeut eller kurator vid behov.
- Erbjud nutritionsinsatser vid risk för undernärning, undervikt eller obesitas.
- Bedöm behov av influensa- och pneumokockvaccin.
Rådgivande samtal (Kunskapsguiden)
Astmakontroll
Astmabehandlingen styrs utifrån om patienten har en god eller bristande astmakontroll, vilket bäst fångas via ett strukturerat frågeformulär: Kontroll av astma, ACT (pdf).
Varje svar ger 1 till 5 poäng, där maximalt antal poäng är 25.
Vid god astmakontroll (poäng 20-25) kan behandlingen minskas till lägsta behandlingsnivå (steg 1-5) som håller patienten symtomfri.
Vid bristande astmakontroll (poäng <20) bör behandlingen ökas (steg 1-5) efter övervägning av:
- Korrekt diagnos
- Inhalationsteknik
- Följsamhet till behandling
Läkemedelsbehandling
Behandlingstrappa
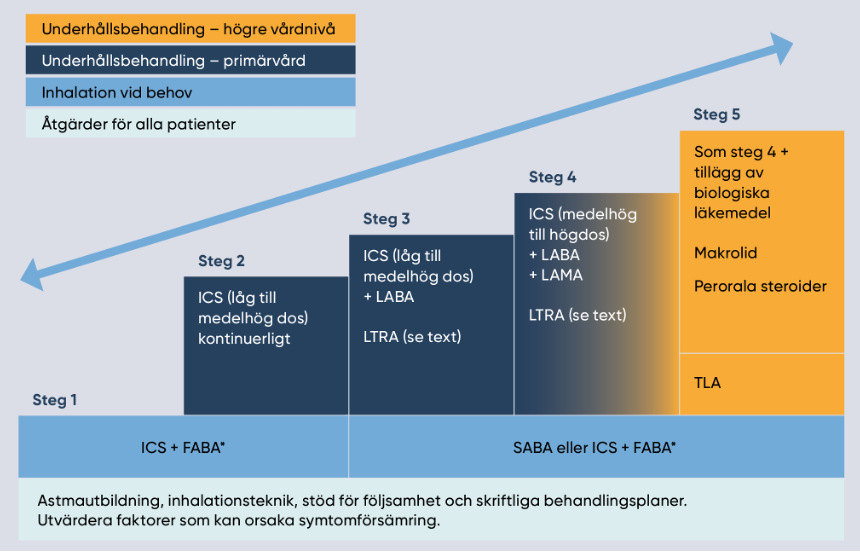
Figur 2: Behandlingstrappa för behandling av astma hos patienter från 18 år, från Läkemedelverkets behandlingsrekommendation 2023-03-27.
LTRA (leukotrienantagonist) kan provas som alternativ till doshöjning av ICS med förväntas effekt inom 4 veckor. LTRA rekommenderas inte i Kloka Listan 2024.
Läkemedelsförkortningar
- ICS – inhalationssteroid (antiinflammatoriskt läkemedel)
- FABA – Fast-Acting Beta-2-stimulerare med effekt i cirka 4 timmar (salbutamol och terbutalin) eller 12 timmar (formoterol)
- SABA – korttids-/snabbverkande beta-2-stimulerare (bronkdilaterande läkemedel)
- LABA – långtidsverkande beta-2-stimulerare (bronkdilaterande läkemedel)
- LAMA – långtidsverkande antikolinergika (bronkdilaterande läkemedel)
- LTRA – leukotrienantagonist (antiinflammatoriskt läkemedel)
Generella råd kring läkemedelsbehandling
För att minska inflammation i luftvägar bör ICS finnas med vid all behandling av astma, även ”vid behov”. Undvik monoterapi med enbart bronkdilaterande.
Fel inhalationsteknik och felanvändning av inhalator är mycket vanligt. Välj därför i första hand samma sorts inhalator för patientens alla inhalationsmediciner och ge tydlig instruktion om inhalatorn och inhalationsteknik. Ta gärna hjälp av astma/KOL-sjuksköterska för detta.
Överväg byte av inhalator, eller byte från pulver- till sprayinhalator med spacer, vid svårighet med inhalationstekniken.
Översikt över inhalatorer vid astma och KOL, inklusive Kloka listan-rekommendation (pdf) (Janusinfo).
Graviditet och amning
Det är viktigt att astma behandlas adekvat under graviditet och amning. Grundprincipen är att sjukdomen ska behandlas på samma sätt som astma hos icke-gravida. Se expertrådsutlåtande om behandling (Janusinfo).
Astma och idrott
Patienter som idrottar på tävlingsnivå får ej använda vissa sorters beta 2-stimulerare, se Riksidrottsförbundets röd-gröna listan.
Vid enbart ansträngningsastma kan leukotrienantagonist (LTRA) provas som enkelbehandling.
Uppföljning
Tillstånd | Uppföljning |
|---|---|
Astma med exacerbation | Inom 6 veckor |
Okontrollerad astma med underhållsbehandling | Minst 2 gånger per år |
Spirometri 1 gång per år | |
Kontrollerad astma med underhållsbehandling | 1 gång per år |
Minst vart tredje år | |
Kontrollerad astma utan underhållsbehandling | Vid behov |
Minst vart tredje år |
Besökets innehåll
- Ta anamnes, inklusive exacerbationsfrekvens och sjukfrånvaro.
- Värdera följsamhet till behandling och exponeringsminimering.
- Bedöm behov av hjälp med inhalationsteknik.
- Bedöm astmakontroll via ACT Pdf, 112 kB. (pdf) och justera läkemedel vid behov.
- Uppdatera behandlingsplanen.
- Bedöm behov av hjälp med rökavvänjning, fysisk aktivitet och viktkontroll.
Nedtrappning och upptrappning
Eftersträva den lägsta möjliga dos som håller patienten både symtom- och exacerbationsfri.
Innan upptrappning av dos – säkerställ att patienten har rätt inhalationsteknik och är följsam till ordination av både farmakologisk och icke-farmakologisk behandling.
Överväg att minska styrka/dosering eller gå ner i behandlingstrappan hos patienter som haft god astmakontroll under minst 3 månader och där lungfunktionen är normal.
Var mer försiktig med nedtrappning och följ upp extra vid riskfaktorer som exacerbationer (svåra, frekventa), samsjuklighet (rinit/sinuit, svår födoämnesallergi), allergenkontakt, yrkesexponering och rökning.
Karakteristikum | God astmakontroll | Bristande astmakontroll |
|---|---|---|
Symtom dagtid | ≤2 ggr/vecka | >2 ggr/vecka |
Begränsning av fysiska aktiviteter | Ingen | Någon |
Symtom/uppvaknanden nattetid | Ingen | ≥1 gång/vecka |
Behov av symtomatisk behandling | ≤2 ggr/vecka | >2 ggr/vecka |
Lungfunktion (PEF eller FEV1) | Normal | <80% av beräknat |
Exacerbationer | Inga | >1/år |
ACT | 20-25 | <20 |
Komplikationer
Astma ökar risken för:
- Svårare sjukdom vid pneumokock- eller influensainfektion (vid svår astma)
- Pneumothorax
- Kronisk luftvägsobstruktion (vid underbehandlad astma)
- Astmadödlighet (vid underbehandlad astma)
- Avstängning från sysselsättning i arbeten med allergiframkallande ämnen
Behandling med ICS ökar risken för:
- Oral candidainfektion
- Heshet
- Blåmärken
Behandling med ICS medför samtidigt stor patient- och samhällsnytta med minskad risk för astmadödlighet, sjukhusinläggningar, exacerbationer och en ökad livskvalitet.
Relaterad information
- Kontroll av astma, ACT Pdf, 112 kB. (pdf)
- Läkemedelsbehandling vid astma, behandlingsrekommendation (Läkemedelsverket)
- Nationella riktlinjer för vård vid astma och KOL (Socialstyrelsen)
- Stöd i behandlingsarbetet med astma och KOL (Luftvägsregistret)
- Översikt över inhalatorer vid astma och KOL, inklusive Kloka listan-rekommendation (Janusinfo)
- Lär patienten inhalera rätt (Janusinfo)
- Val av spacer vid förskrivnig av sprayinhalator (Janusinfo)
- Expertgruppsutlåtanden, Region Stockholms läkemedelskommittés expertgrupp för lung- och allergisjukdomar (Janusinfo)
- Astma (1177)
- Astma - min behandlingsplan Pdf, 116 kB. (SKR)
- Instruktionsfilmer för olika inhalatorer (Janusinfo)
- Videoinstruktioner för PEF-mätning (medicininstruktioner.se)
- PEF-mätning - utskrivbar dagbok, inklusive basala instruktioner Pdf, 47 kB. (pdf)
