Vårdprogrammet är inhämtat från Nationellt kliniskt kunskapsstöd, Sveriges Kommuner och Regioner. Tillägg framtagna av Region Stockholm anges tydligt i texten.
Vårdnivå och remissrutiner
Fysioterapeut eller primärvårdsrehabilitering
- Primär bedömning vid misstänkt knäledsartros
- Behandling
- Artrosskola (via primärvårdsrehabilitering)
Remiss krävs ej.
Husläkarmottagning
- Utredning vid utebliven förbättring eller misstanke om differentialdiagnoser
- Eventuell läkemedelsbehandling
- Optimering av andra sjukdomar och hälsovanor inför operation
Remiss till öppenvårdsmottagning ortopedi
Bedömning för kirurgisk behandling om patienten är intresserad av operation vid:
- Oacceptabel smärta och eller värk som inte svarar på analgetika
- Grava vilo- och nattliga smärtor
- Svår funktionsinskränkning och behov av sjukskrivning
- Kvarstående besvär trots adekvat grundbehandling
Remissinnehåll
- Preciserad diagnos- och frågeställning
- Symtom, knästatus och BMI
- Utvärdering av behandling, fysioterapi och artrosskola
- Fysisk aktivitet, rökning, alkohol
- Relevanta sjukdomar och (uppdaterad) medicinlista
- Resultat av röntgensvar (ej är äldre än 12 månader) med uppgifter om var och när denna är gjord
- Om patienten är opererad tidigare - ange var och när för eventuell rekvisition av journalkopior och röntgenbilder
Bakgrund
Artros karaktäriseras av ledsmärta, rörelseinskränkning och strukturella förändringar i ledbrosk, ledens mjukdelar samt i lednära skelett.
Epidemiologi
Knäledsartros är vanligare bland kvinnor än bland män.
Riskfaktorer
- Ledskada
- Ålder över 45 år
- Kvinnligt kön
- Övervikt
- Hereditet
- Ensidig långvarig ledbelastning, exempelvis arbete vid knästående
- Muskelsvaghet
Utredning
Symtom
Typiska symtom är:
- smärta - belastningsrelaterad smärta, i senare skede vilosmärta och nattlig värk
- ledpåverkan - intermittent ledsvullnad, i senare skede leddeformation
- stelhet - morgonstelhet och stelhet efter vila som går över inom 30 min när patienten kommit igång
- nedsatt funktion - till exempel svårigheter att gå
- I senare skede instabilitet.
Smygande debut med långa perioder av lindriga besvär som avlöses av besvärsfria intervall är typiskt. När patienten söker sjukvård har besvären ofta tilltagit.
Status
Typiska statusfynd är:
- inskränkt rörelseomfång, främst flexionsdefekt
- ledsvullnad, eventuell bakercysta
- palpationsömhet över ledspringa
- krepitationer, låsningar och upphakningar.
I senare skede förekommer även instabilitet och varus- eller valgusfelställning.
Handläggning vid utredning
Diagnosen ställs kliniskt efter en sammanvägd bedömning av anamnes, symtom och status.
Sambandet mellan graden av ledförändring och symtom är svagt. Det är därför viktigt att låta patientens symtom styra vidare handläggning.
Observera att radiologiska fynd som talar för artros inte utesluter differentialdiagnoser.
Bilddiagnostik
Standardundersökning är slätröntgen med belastade bilder i de fall röntgen är indicerat.
Radiologiska fynd som talar för artros är:
- ledspringesänkning
- osteofyter
- ökad sklerosering och cystbildning i subkondrala benet.
Differentialdiagnoser
- Trauma
- Knäsmärta orsakad av rygg- eller höftproblem
- Reumatoid artrit
- Artriter såsom septisk artrit, gikt och psoriasis artrit
- Osteonekros
- Osteokondrit
- Tumör
Behandling
Handläggning vid behandling
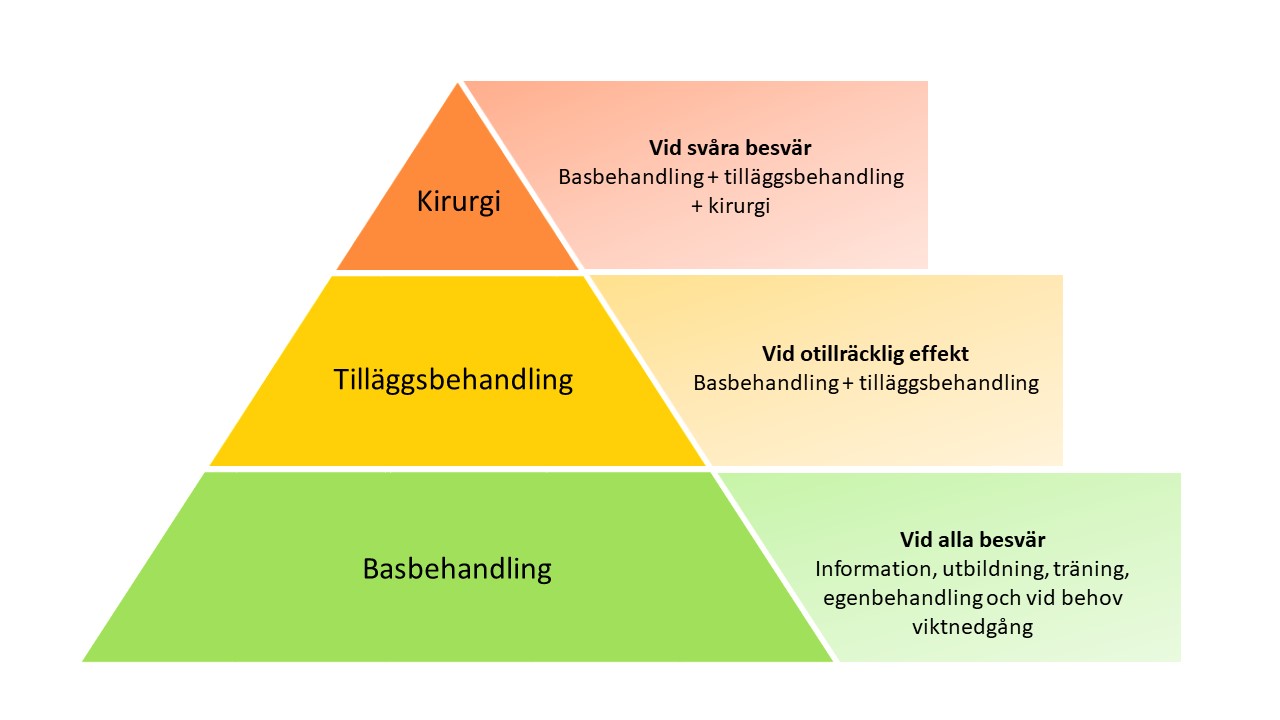
Bild: Lea Greim
Basbehandling utgörs av artrosskola och fysisk aktivitet. Vid otillräcklig effekt ges tilläggsbehandling i form av exempelvis läkemedel, hjälpmedel, TENS (transkutan elektrisk nervstimulering).
Vid fortsatt svåra besvär trots behandling kan kirurgi vara ett alternativ. Det förutsätter att patienten genomfört artrosskola och röntgats.
Kirurgi kan vara aktuell vid:
- oacceptabel smärta och eller värk som inte svarar på analgetika
- grava vilo- och nattliga smärtor
- svår funktionsinskränkning och behov av sjukskrivning
- kvarstående besvär trots adekvat grundbehandling.
Egenvård
Ge råd om ortos. Ortos kan köpas i handeln eller tillverkas av fysioterapeut.
Fysioterapi
Fysioterapi vid artros innefattar individuellt anpassad, handledd träning hos fysioterapeut. Syftet är att stärka muskulaturen kring den drabbade leden.
Störst symtomlindring ses när patienten tränar, tillgodogör sig information om sjukdomen och, vid behov, minskar i vikt. Effekten är jämförbar med smärtstillande läkemedel. Träningen ger därutöver effekt på den fysiska funktionen.
Överväg fysioterapeutisk tilläggsbehandling om grundbehandling inte haft tillräcklig effekt på smärtan, till exempel elektroakupunktur, TENS och lågenergilaser.
Vid behov kan gånghjälpmedel provas ut.
Utbildning och stöd
Erbjud artrosskola, förslagsvis enligt BOA (Bättre omhändertagande av artros). Utbildningen syftar till att öka patientens delaktighet och kunskap och inkluderar bland annat:
- allmän information (träning, ergonomi, kost, smärthantering)
- individuell träning och eller fysisk aktivitet på recept (FaR)
- vid behov stöd för viktminskning.
Insatsen utvärderas efter tre månader, utvärderingen sker inom ramen för artrosskolan.
Läkemedelsbehandling
- Paracetamol
- COX-hämmare
- Injektion med kortison kan övervägas vid enstaka tillfälle vid inflammation om grundbehandling inte gett tillräcklig symtomlindring.
Långvariga besvär kan behöva behandlas som långvarig nociceptiv smärta.
Kirurgisk behandling
När kirurgisk behandling är indicerad genomförs i första hand helprotes. Osteotomi eller halvprotes är mindre vanliga ingrepp. Allvarlighetsgrad och artrosutbredning avgör vilket metod som är lämplig.
I första hand COX-hämmare vid behov under korta perioder. I andra hand paracetamol (kan kombineras med COX-hämmare).
Patienter som ska genomgå operation
Alla patienter som ska opereras bör informeras om att alkohol och tobaksrökning kan påverka organen och viktiga funktioner i kroppen, och att det finns god kunskap om att komplikationsrisken är förhöjd vid riskbruk av alkohol.
- Personer med riskbruk bör erbjudas rådgivande samtal och rekommenderas alkoholuppehåll under minst fyra veckor före operation och en tid efter.
- Personer med lägre konsumtion bör informeras om att det inte finns någon känd gräns för riskfritt intag och att man därför rekommenderas alkoholuppehåll fyra veckor före operation.
- Rökstopp rekommenderas 4-6 veckor före och efter operation.
Relaterad information
Nationella riktlinjer för rörelseorganens sjukdomar, Socialstyrelsen
