IBS
Irritable Bowel Syndrome
Vårdnivå och remissrutiner
Husläkarmottagning
- Primär bedömning, handläggning och eventuell uppföljning
- Patienterna sköts inom primärvården i de flesta fall
Primärvårdsrehab
- IBS-skola
Remiss till specialiserad öppenvårdsmottagning gastroenterologi
- Om ej acceptabel symtomkontroll av given behandling
- Vid oklar diagnos eller differentialdiagnostiska problem
- För behandlingsalternativ som ges inom specialiserad vård
Remissinnehåll
- Frågeställning
- Relevant anamnes och status
- Genomförd utredning och relevanta fynd
- Effekt av eventuellt given behandling
- Om patienten meddelats diagnos av remitterande läkare
Återremiss till husläkarmottagning
Remissinnehåll
- Sammanfattning kring utredning, bedömning och behandling
- Vilken diagnos som meddelats patienten
- Läkemedelsförändringar
- Förslag på lämplig uppföljning i primärvården
- När specialiserad vård bör kontaktas på nytt
Bakgrund
Definition
IBS definieras som funktionella tarmsymtom utan bakomliggande organisk sjukdom.
- Debuterar ofta tidigt i livet
- Upp till vart fjärde fall debuterar efter en akut gastroenterit
- Ofta inget distinkt förlopp, utan tillståndet varierar mycket över tiden
- Det är vanligt med samtidig funktionell dyspepsi, liksom symtom från andra organsystem, så kallade extraintestinala symtom (till exempel trötthet, sömnsvårigheter, depression, ångest, dysuri och fibromyalgi)
Epidemiologi
6–7 procent av befolkningen har besvär som kan klassas som IBS (enligt Rome IV-kriterierna). Majoriteten söker dock aldrig sjukvård för tillståndet.
Etiologi
Etiologin till IBS är i dagsläget okänd. Störningar i signaleringen mellan det enteriska och det centrala nervsystemet är sannolikt en viktig faktor i många fall.
Riskfaktorer
- Psykosocial problematik
- Familjär anhopning
Utlösande faktorer
Inte sällan kan en gastroenterit utlösa IBS - postinfektiös IBS.
Samsjuklighet
- Trötthet/energilöshet
- Ångest/depression
- Huvudvärk
- Muskelvärk
- Ryggont
- Irritationsbesvär från urinvägarna (dysuri)
- Samlagssmärta
Utredning
Kriteriebaserad diagnos, ej uteslutningsdiagnos. Ofta räcker det med en mycket begränsad utredning om ej alarmsymtom föreligger, viktigt att screena för celiaki med transglutaminas antikroppar. Viktigt med en bra konsultation. Vilken är patientens agenda? Vid första kontakten bör (om typiska symtom) patienten upplysas om att IBS misstänks och att eventuell vidare utredning görs för att utesluta andra tillstånd som kan orsaka symtomen. Utredningen är alltid individuell baserat på den unika patientens sjukdomshistoria och närvaro av alarmsymtom.
Symtom
Ofta symtom under lång tid då patienten söker första gången. Symtomgrad och typ av symtom varierar ofta över tiden.
Smärtor | Diffusa till karaktären och vanligen med varierande lokalisation. Ofta lättar smärtan efter defekation och gasavgång. |
Gasbesvär | I form av uppblåsthet och gasavgång. |
Avföringsrubbning | Vanligast är omväxlande förstoppning och diarré. Avföringen är ofta smal och fraktionerad ("harlortar") med en känsla av ofullständig tarmtömning med flera toalettbesök, särskilt på morgonen. Ibland enbart förstoppning eller diarré. |
Anamnes
- Aktuella symtom: Debut, duration, förlopp.
- Alarmsymtom: Viktreduktion, nattliga besvär, feber eller blod i avföringen?
- Extraintestinala symtom?
- Laktoskänslighet. Blodprov DNA-laktosintolerans är ofta onödigt på grund av svårtolkade resultat. Mjölkprodukters roll värderas bäst genom patientstyrd reduktion följt av provokation utan att den specifika orsaksmekanismen vid klinisk förbättring behöver penetreras.
- Tidigare och nuvarande sjukdomar.
- Aktuella läkemedel (särskilt NSAID, antibiotikabehandling, SSRI och blodförtunnande).
- Ärftlighet.
- Riskfaktorer.
Status
- Bukpalpation
- Överväg palpation per rectum, rektoskopi
- Överväg gynekologisk undersökning som led i en utvidgad utredning
Handläggning vid utredning
- Det finns ingen diagnostisk undersökning för att fastställa tillståndet.
- Det krävs en kombination av buksmärta/bukobehag och en avföringsrubbning som inte är av tillfällig karaktär för att IBS ska övervägas.
- Diagnosen ställs med symtom enligt Rome IV-kriterier och en negativ basutredning och eventuellt utvidgad utredning.
- Utvidgad utredning: Individuell bedömning baserat på närvaro av alarmsymtom eller andra anamnestiska uppgifter, till exempel endoskopisk utredning, bukradiologi, utökad labutredning eller kapselenteroskopi av tunntarm.
Laboratorieprover
Basal utredning
- Blodstatus
- CRP
- Transglutaminasantikroppar
- F-Hb x 3 (om anemi eller hos äldre patienter)
- Överväg F-kalprotectin – kan vid diarrédominans utgöra grund för selektion av vilka som behöver koloskoperas i den yngre ålderskategorin <40-45 år. Utesluter inte mikroskopisk kolit. Patienter över 45 år med tydligt inslag av diarré eller nytillkomna symtom ska koloskoperas.
Bilddiagnostik
Utvidgad utredning
- Ultraljud buk eller CT buk vid dominerande smärta, dock sällan indicerad vid buksmärtor med avföringsrubbning hos yngre
Undersökningar
Utvidgad utredning
- Koloskopi
- om organisk sjukdom ej kan uteslutas hos patient äldre än 40-45 år
- vid diarré som dominerande symtom, beställ biopsi med frågeställningen mikroskopisk kolit (oftast normal slemhinna makroskopiskt)
- vid uttalade symtom
Koloskopi kan ge positivt stöd för IBS om patientens ordinarie besvär kan utlösas. Informera patienten om att huvudsyftet med koloskopin är att utesluta organisk sjukdom och att normalfynd är att förvänta.
Diagnoskriterier
Symtomkriterier (Rome IV-kriterierna)
Återkommande episoder med buksmärta, minst 1 gång/vecka de senaste 3 månaderna, associerat med 2 av följande påståenden:
- Smärtan påverkas av tarmtömning
- Smärtan är associerad med förändrad avföringsfrekvens
- Smärtan är associerad med förändrad avföringskonsistens
Symtomdebut >6 månader innan diagnos.
Differentialdiagnoser
- Inflammatorisk tarmsjukdom, framförallt Crohns sjukdom
- Mikroskopisk kolit (om dominerande diarré), se vårdprogram IBD
- Tumörsjukdom, Se även Äggstockscancer SVF
- Malabsorption: Laktasbrist, celiaki
- Gynekologisk sjukdom
Behandling
Handläggning vid behandling
Patientens agenda ska styra. Ibland är det diagnos och förklaring till symtomen som efterfrågas, ibland är det symtommodifierande behandling som är aktuellt.
- Ställ diagnosen "känslig tarm" och ge en förenklad förklaring. Kalla inte tillståndet "psykiskt"
- Förklara att påtagliga symtom kan föreligga trots att resultatet av utredningen är normalt
- Informera patienten att det inte finns någon enkel bot
- Förklara att det inte är ökad risk för organisk sjukdom på sikt (framförallt cancer)
Egenvård
Patientutbildning för IBS-patienter (IBS-skola) kan vara värdefull för många patienter.
Levnadsvanor
- Patienten mår ofta bäst av att äta ofta, små portioner och långsamt
- Regelbunden fysisk aktivitet minskar ofta symtomen
- Stress kan i perioder försämra symtomen
Nutrition
Kostbehandling
Kostråd via dietist kan vara av värde för denna patientgrupp. Kostregimen FODMAP (Fermentable oligo-, di-, monosaccharides and polyols) går ut på att minska de ”jäsningsbara” kolhydraterna i kosten, vilket flera studier visat sig vara effektivt för att minska symtom hos många patienter med IBS. FODMAP ska alltid användas i samråd med dietist.
Psykologisk behandling
Hos en del patienter är livsstilsintervention och farmakologisk behandling inte tillräckligt för att uppnå en tillfredställande situation. Psykologisk behandling kan då övervägas (KBT-behandling/hypnoterapi ). Båda dessa former av psykologisk behandling har en vetenskapligt dokumenterat god effekt vid IBS.
KBT-behandling via internet har i upprepade studier visat sig vara en effektiv behandlingsform och finns tillgänglig som behandlingsalternativ inom rutinsjukvården i Stockholm viaInternetpsykiatris webbplats(Region Stockholm).
KBT-behandling i grupp eller individuellt finns att tillgå via Aleris Gastromottagning City.
Läkemedelsbehandling
Man bör begränsa antalet farmakologiska behandlingsinsatser till en åt gången och med bestämt avstämningsintervall. Bra behandlingseffekt bör eftersträvas för att motivera fortsatt läkemedelsbehandling. Oftast kan farmakologisk terapi ske intermittent.
Narkotiska preparat bör helt undvikas till patienter med IBS då risk föreligger att patientens besvär ökar på längre sikt - ”Narcotic bowel syndrome”.
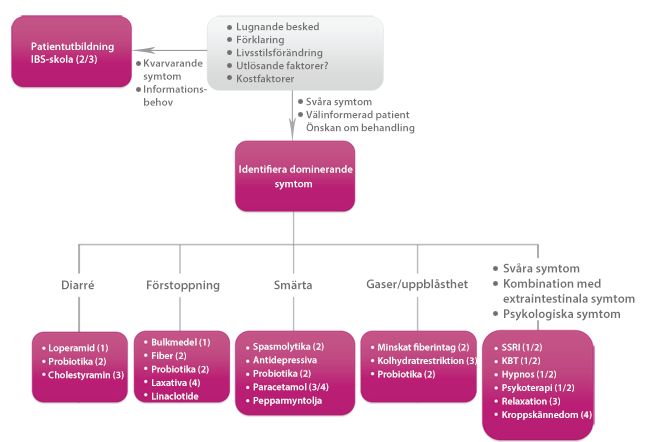
Evidensstyrka (angivet inom parentes i algoritmen ovan)
- Starkt vetenskapligt underlag
- Måttligt starkt vetenskapligt underlag
- Begränsat vetenskapligt underlag
- Otillräckligt vetenskapligt underlag
Ref. IBS - utredning och behandling, Svensk Gastroenterologisk Förening, Hans Törnblom m fl, 2009
Bulkmedel/ polyetylenglykol (PEG)-preparat
| Inolaxol makrogol + elektrolyter (till exempel Movicol) | Vid dominerande förstoppningsbesvär. |
Linaklotide | Kapsel Constella (för specialiserad vård) 290 µg, 1 x 1, 30 min före frukost. | Vid svår förstoppningsdominerad IBS där bulkmedel/PEG ej haft tillräcklig effekt. Såväl förstoppning som buksmärtor kan förbättras, förstoppning inom några dagar, smärtor inom några veckor. Behandlingen ska utvärderas efter 4 veckor och fortsätta endast om god symtomlindring uppnåtts. |
Spasmolytika - antikolinergika | Tablett Buscopan 10 mg, 1 x 1-2 (licensförskrivning). | Vid dominerande krampsmärtor. |
Kapsel Colpermin, | Vid smärtor och gaser. Pepparmyntolja. Kan skrivas på recept. Ej subventionerat. | |
Loperamid | 2 mg, 1-2 x 1-3 | Vid dominerande diarré. Ofta effekt av låg dos. |
Antidepressivum i låg dos | Till exempel tablett amitriptylin (exempelvis Saroten) 10-30 mg till natten eller SSRI. | Vid mer uttalade symtom. Amitriptylin (till exempel Saroten) är lämpligt framförallt om smärta är ett dominerande symtom. Börja med 10 mg till natten och öka successivt dosen (10 mg/vecka) upp till den dos som ger önskvärd effekt. Vid effekt fortgår behandlingen i 6-12 månader, därefter utsättningsförsök genom uttrappning. Vid smärta och samtidig svårare förstoppning bör istället NSRI i låg normaldos övervägas. Upplys patienten om att initiala biverkningar i form av trötthet och muntorrhet är vanliga men oftast övergående. Beakta även övriga antikolinerga effekter, särskilt hos äldre. |
För klok läkemedelsbehandling av de mest sjuka äldre (MSÄ), se Janusinfo: Förstoppning
Sjukskrivning
Att tänka på vid sjukskrivning
Sjukskrivning utöver egen sjukanmälan är sällan motiverad.
Att tänka på vid bedömning av arbetsförmåga
Eventuella samtidiga psykiska besvär.
Att tänka på vid utfärdande av sjukintyg
Kontakt med Företagshälsovård eller arbetsgivare om stressande arbetssituation eller förändringar i arbetsförhållanden förvärrar patientens besvär.
Rekommenderad tid för sjukskrivning
Se Försäkringsmedicinskt beslutsstöd, Socialstyrelsen: Irritabel tarm (IBS)
Uppföljning
När diagnosen är klar och behandling insatt är tillståndet väl ägnat för egenvård men det är viktigt att patienten har möjlighet att återkomma för ny konsultation om behov uppstår. Vissa IBS-patienter med svåra symtom och/eller mycket oro kan ibland behöva återkomma på glesa återbesök.
