Yrsel
Vårdnivå och remissrutiner
Patienter med yrsel eller ostadighet inom region Stockholm handläggs av flera aktörer:
- Primärvården
- Vårdval ÖNH
- Olika akutmottagningar i regionen
- Neurologiska mottagningar och
- Hörsel-och Balansmottagningen på Karolinska Universitetssjukhuset
Remiss till akutmottagning
Enligt ICVD:s yrkesklassificering, se rubrik Symtom nedan.
Vid akut insättande yrsel med:
- Avvikande neurologiskt status med symtom som huvudvärk, nackvärk, sidoskillnad grov kraft och känsel, förvirringstillstånd, svårt att prata och svälja, stel ansiktsmimik, dubbelseende
- När ovan nämnda har uteslutits och HINTS-protokoll talar för central genes eller är icke-konklusivt, se rubrik Utredning nedan
- Svåra kräkningar och mobiliseringssvårigheter
Remiss till poliklinisk uppföljning öppenvårdsmottagning öron-näsa-hals
- Uppföljning av episodisk lägesyrsel
- Utredning om episodisk/kronisk yrsel har otogent ursprung
- Återbesök av en väl definierad otogen yrsel som tidigare följts upp inom vårdval ÖNH
Remiss till Hörsel- och Balansmottagningen, Karolinska Universitetssjukhuset
Använd enkäter DHI (Dizziness Handicap Inventory) och FLS-y (Functional Level Scale) (pdf) Pdf, 1 MB. för yrselbesvär och invalidiseringsgrad.
- Akut ihållande yrsel av perifer karaktär med kvarstende invalidisering efter 4 veckor (svår mobilisering, nedsatt arbetsförmåga -DHI >54 eller FLS-y >3)
- Patient som drabbats av akut yrsel men utan konklusiv akut utredning (och med fortsatt uttalade besvär 15 dagar efter yrseldebuten -DHI >54)
- Episodisk yrsel som är kraftigt invalidiserande efter två månaders uppföljning (FLS-y >3)
- Lägesyrsel som är behandlingsresistent eller svårkarakteriserad
- Kronisk yrsel som inte förbättrats efter tre månaders etablerade insatser inom primärvården, sjukgymnastiken, vårdval ÖNH (DHI >36 eller FLS-y >3)
Remiss till öppenvårdsmottagning neurologi
- Yrsel (ej akut som ska till akutmottagningar) med central neurologisk symtompresentation
Remissinnehåll
- Beskrivning av yrsel enligt ICDV, se rubrik Symtom
- Debut, utlösande faktorer, förlopp, anfallsfrekvens om episodisk yrsel
- Medföljande auditiva symtom
- Tidigare och pågående insatser
- Symtom- och invaliditetsgrad (enligt DHI, FLS-y)
- Tidigare och nuvarande sjukdomar med särskilt fokus på ÖNH-, neurologiska-, psykiska- och hjärt-kärlrelaterade diagnoser samt medicinering
- Eventuellt pågående sjukskrivningsärende
- Kort om neurologiskt status, öronstatus, nystagmusfynd, HINTS och lägetest
Bakgrund
Epidemiologi
I en stor studie om poliklinisk yrsel (Tyskland 2012, Brandt et al, 14.790 patienter) är kristallsjuka den vanligaste diagnosen (17,7 procent), följt av funktionell yrsel (14,6 procent) som är den vanligaste diagnosen hos yngre vuxna. Sammanlagt 21 procent blev klassade som yrsel av central karaktär (stroke, neurodegenerativa, inflammatoriska samt ögonmotoriska störningar). Yrsel relaterade till migrän motsvarade ytterligare 11 procent, oftast hos kvinnor med en peak-incidens runt tonåren och postmenopausalt. Sedan följer andra otogena yrseldiagnoser, bland annat Ménières sjukdom (10 procent) och vestibularisneurit (8 procent). Perifera yrseldiagnoser motsvarade drygt 50 procent av alla polikliniska patienter. Ungefär 3 procent av fallen utgörs av ospecifik yrsel.
Livslång prevalens av yrsel uppskattas till upp till 20 procent av vuxna, den årliga prevalensen är 5procent och den årliga incidensen 1,5 procent. Yrsel uppträder tre gånger oftare hos kvinnor och prevalens ökar med åldern.
Utredning
Symtom
Definition och beskrivning (ICVD)
Yrsel är ett ospecifikt symtom och kan beskrivas som en störning av hur egna eller omgivningens rörelser upplevs. Kommittén för ”International Classification Vestibular Disorders” (ICVD) kategoriserar yrsel i fyra olika typer beroende av den kliniska presentationen:
1. Akut ihållande yrsel (AIY): Akut debuterande yrsel som varar i minst 24 timmar och förbättras successivt inom några veckor.
2a. Episodisk yrsel (EY): Akut debuterande yrsel, ofta recidiverande, som håller i kort (från sekunder till max 12-24 timmar) med snabb återställning (timmar/dagar).
2b. Lägesyrsel: Episodisk sekund/minutlång yrsel som uppkommer i samband med lägesändringar.
3. Kronisk yrsel (KY): Yrsel som håller samma nivå med små variationer i minst fyra veckor.
Observera! Klassificering av yrsel är särskilt viktigt eftersom de flesta allvarliga centrala yrselformerna (stroke, blödning, fokalitet etc.) samlas till kategorin AYI (upp till 11procent av yrselfallen på akuten är centralt betingade) medan de flesta godartade yrselfallen samlas i EY och KY. I de olika kategorierna ingår såväl specifika diagnoser som yrselsyndrom utan närmare specifikation (symtomdiagnos).
Patofysiologi
Akut ihållande yrsel (AIY)
AIY uppstår vid plötsliga skador på de vestibulära banorna, hjärnstammen eller lillhjärnan. Den mest vanliga orsaken till AIY är en akut perifer sidoskillnad vid plötslig ensidig funktionsnedsättning i balansorganet/VIII:e nerven. Den för AIY typiska vestibularisneuriten anses vara relaterad till en viral ganglionit av VIII:e nerven. Dock kan en innerörepåverkan i samband med mediaotit, temporalbenfraktur, barotrauma eller huvudtrauma ge samma kliniska bild. I den akuta fasen utvecklas ofta en kraftig horisontell nystagmus (bortfallnystagmus) och neurovegetativ reaktion (kräkningar, diarré) och postural ataxi. Perifer AIY har god prognos där konvalescensen som regel är några veckor (3-8) med full återställning av rörelseförmågan och arbetsförmågan i de flesta fallen. Återhämtningsgraden och tiden påverkas negativt av psykiatrisk och neurologisk samsjuklighet samt ålder. Högdos kortisonbehandling peroralt rekommenderas inom 72 timmar, särskilt om hörselnedsättning medföljer och ingen kontraindikation föreligger (svår diabetes, högblodtryck etc). Behandlingsschema såsom plötslig hörselnedsättning, se vårdprogram Plötslig dövhet (Sudden deafness)
11procent av AIY kan relateras till akut påkomna fokala skador i lillhjärna/hjärnstam, där yrselbesvär ofta överskuggar mindre uttalade men mycket mer specifika hjärnstams-/cerebellära symtom. Ponsvinkelexpansiviteter och supratentoriella skador ger sällan en AIY-bild.
Episodisk yrsel
Episodisk yrsel (EY) inträffar vid övergående störningar i balansbanorna. EY är generellt godartad. Undantagsvis, kan EY hos patienter med uttalade riskfaktorer för hjärt-kärlsjukdom vara symtom på instabil cirkulation i bakre skallgropen.
Vid sekund-/minutlånga yrselepisoder som framkallas av lägesändringar (lägesyrsel) är kristallsjukan den mest vanliga formen. Det är kopplat till lösa otokonier (balansorganets kristaller) i båggångarna som rör sig vid lägesändringar inuti båggångarna som felaktigt aktiveras.
Korta yrsel-/balansrubbningar kan också sällsynt observeras vid anatomiska anomalier i innerörat (fistlar mellan inneörat/mellanörat, takfönstersyndrom, missbildningar) vilket gör balansorganet överkänslig för övergående ljudstimuleringar, tryckförändringar och vibrationer.
Vid Ménières syndrom får man minut-timslånga yrselanfall associerat till tinnitus, hörselnedsättning och lockkänsla. Yrselanfall ses vanligen i skov av flera veckor/månader. Ménières sjukdom uppträder huvudsakligen i medelåldern, oftare hos kvinnor, och det är associerat till förändringar i innerörats vätskerum (endolymfatisk hydrops). Man riskerar drabbas av successivt, näst intill komplett, audiovestibulärt bortfall flera år efter yrseldebut. Man drabbas oftast av ensidig form. En debut/utveckling i dubbelsidig form är sällsynt.
Återkommande minut-timslånga yrselanfall utan hörselpåverkan kan uppträda vid migrän där yrselanfallen kan ersätta eller tilläggas till huvudvärken.
En EY kan i sällsynta fall bero på en lillhjärneprocess (episodic ataxia syndrome) eller kan vara beroende av retningsprocesser i de vestibulära banorna som uppkommer i korta täta attacker (vestibulär paroxysmi).
Även vid en utvidgad diagnostik kan osäkerhetsgrad vara relativt hög. Trots detta är de flesta EY godartade och i en mindre andel invalidiserande.
Kronisk yrsel
Kroniska balansstörningar/yrsel är oftast uttryck för en multifaktoriell sjukdomsbakgrund eller talar för funktionella/psykogena störningar.
Hos äldre kan kronisk yrsel/obalans vara ett symtom beroende av en generell sensomotorisk svikt. Polyneuropati, normaltryckshydrocefalus, neurodegenerativa processer, lillhjärnepatologi orsakar kronisk obalans som vanligen är kopplad till andra specifika symtom/fynd.
Diffusa vitsubstansförändringar, mikroangiopatier kan i sig vara källan till uttalad kronisk obalans. Ponsvinkeltumör (meningiom, schwannom, epidermoida och arachnoidala cystor) ger oftast obalans med associerad ensidig auditiv symtomatologi (hörselnedsättning, tinnitus, dysestesi i tinningregionen).
Flera läkemedel kan skapa kronisk yrsel. Sedativa (benzodiazepiner, histaminpreparat) sänker aktiviteten i vestibulära systemet. Blodtryckssänkande (framförallt betablockare) kan orsaka ortostatism med falltendens och obalans särskilt hos äldre vid övermedicinering. Neuroleptika påverkar extrapyramidala systemet. Vid överdosering av kramplösande men även litium kan lillhjärnepåverkan tillkomma. Cellgiftsbehandling kan orsaka obalans mest på en neuropatisk basis.
Öronkirurgi kan sällsynt påverka balansorganets funktion (retningsprocess) till exempel vid otosklerosoperation eller cochleaimplantat med medföljande kronisk yrsel. Ett dubbelsidigt bortfall av balansorganet är en sällsyn organisk orsak till kronisk obalans.
Bland de orsaker som ses kan en del utvecklas snabbt av infektiösa/reumatiska orsaker som engagerar innerörat, n. VIII eller bakre skallgropen (Cogans syndrom, meningit, Sjögrens syndrom, sarkoidos, hemosideros). Vanligen tillkommer en grav hörselnedsättning. Ett komplett vestibulärt bortfall ger rörelseinducerad oscillopsi, uttalad falltendens på ojämn mark och i mörker (avvikande parerande reflexer).
Oftast är kronisk yrsel ett symtom på en funktionell störning. Det ses efter olika akuta yrselepisoder (kristallsjuka, vestibularisneurit, men även trauma, krisreaktion, hjärt-rytmrubbningar, svimning etc) där man kan utveckla en känslighet för balans- och rörelsepåverkan (ökad muskelspänning, bredspårig gång, överkänslighet för synintryck, hörsel och medveten balanskontroll). Den här typen av anspänning är positiv under akuta omständigheter men dysfunktionell vid kvarstående förlopp. Vissa personlighetsdrag, psykiatrisk samsjuklighet samt uttalad fysisk/mental utmattning kan förstärka utvecklingen av funktionell yrsel, även definierad Persisterande Postural Perceptuell Yrsel (PPPY). PPPY beskrivs vanligen som en ihållande subjektiv gungning och som intolerans för rörelser eller visuellt flöde. PPPY lindras i sittande/liggande, under motion eller vid kognitiv avledning och försämras av stresspåslag och fysisk/mental trötthet.
Anamnes
Klassificering enligt ICVD underlättar anamnestagning och tillåter läkare att snabbt avgöra om patienten är i behov av akut vård eller poliklinisk hantering. Yrsel i kombination med neurologiska symtom ska alltid bedömas som central yrsel tills motsatsen är bevisad och det gäller särskilt vid AIY. I dessa fall bör patienten remitteras till akutmottagningarna.
Status och undersökningar
Yrselutredningen bör alltid påbörjas med neurostatus. Vid akut insättande yrsel samt neurologiska fynd bör remiss till akutmottagning övervägas. I övrigt ska status kompletteras med en otoneurologisk utredning baserad på undersökning av nystagmus, HINTS-protokoll, lägestest och ataxitest.
Nystagmus
Yrselsyndrom kan förorsaka nystagmus. Viss nystagmus är tecken på vestibulär påverkan och andra på centrala ögonmotoriska störningar. Primärvården bör känna igen viss nystagmus vilket kan avgöra fortsatt yrselutredning;
- Bortfallsnystagmus: Spontan, riktningsfixerad nystagmus, horisontell (+ rotatorisk komponent) oberoende av huvudlägen och blir starkare när blicken riktas mot snabba fasen av nystagmus. Det är tecken på att det finns en sidoskillnad i de vestibulära banorna (perifer 95 procent, central 5 procent). Den uppkommer oftast vid ett akut perifert yrselsyndrom och avtar successivt inom en till två veckor på grund av central kompensation. EY (klassiskt vid skov av Ménière) kan ge en likadan övergående nystagmus under den akuta fasen (timmar).
Se exempel på bortfallsnystagmus (Vimeo) - Blickriktningsnystagmus: Det är en riktningsväxlande nystagmus. Det ses bäst vid blick 30 grader åt sidorna som en horisontell riktningsväxlande nystagmus som slår mot ögonkanten. Blickriktningsnystagmus talar starkt för rubbningar i hjärnstamment/lillhjärnan och bör alltid vidare utredas.
Se exempel på blickriktningsnystagmus (Vimeo) - Lägesnystagmus: Kortvarig utlösbar vertikal rotatorisk nystagmus som ses i Dix-Hallpikes test och talar starkt för kristallsjuka i den bakre båggången.
Se exempel på lägesnystagmus (Vimeo)
Nystagmus som avviker ifrån dessa tre bör alltid vidare utredas.
Head Impulse Test (HIT)
HIT testar funktionen av de perifera vestibulära banorna. Man kan fästa blicken under snabba huvudvridningar bara vid en normal vestibulär aktivitet.
Patienten kan observeras vid snabba passiva huvudvridningar: Behållen blick under vridning betyder en normal balansfunktion. Vid vestibulära skador kan blicken inte hållas fast utan kan återkomma till utgångspunkten först efter avslutad huvudvridning genom en ”refixation”. Refixation är ett fynd som starkt talar för en nedsatt funktion av örats balansorgan åt rörelseriktning.
Se exempel på head impulse test - HIT (Vimeo).
Test av skew
Vissa typer av stroke i hjärnstammen kan påverka den vertikala ögonställningen. Tecken på vertikal ”skew deviation” vid akut yrsel talar starkt för en central skada i hjärnstammen. Alternerande ”cover test” kan påvisa eller bekräfta skew deviation genom att det ger vertikala inställningsrörelser av ögonen.
Se exempel på vertikal "skew" deviation (Youtube).
Båldystaxi
Akut/kronisk påverkan i lillhjärnan ger dålig bålkontroll i sittande (akut fas) eller stående (kronisk fas, bredspårig gång, patologisk tandemgång). Om båldystaxi ses vid AIY talar det starkt för en central skada.
HINTS protokoll för yrselutredning vid AIY
HINTS (Head Impulse Nystagmus - Gaze evoked - Test of Skew) är en kombination av ovan nämnda tester som avgör om AIY är central eller perifer.
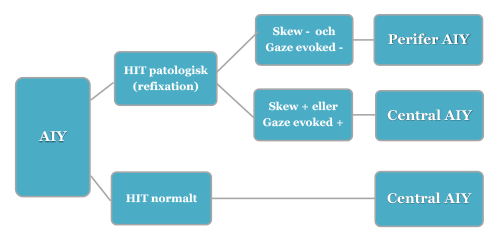
Notera
- Om en spontannystagmus påvisas vid AIY ska den testas vid blick åt sidorna: Om nystagmus blir riktningsväxlande bedöms den enligt HINTS som Gaze evoked +.
- Om utredningen inte kan genomföras fullständigt på grund av dålig medverkan bör patienten remitteras till akutmottagning för vidare omhändertagande.
- Vid markant båldystaxi (patienten kan inte ens sitta utan stöd) bör patienten skickas till akutmottagning oavsett HINTS.
Lägestest
Patienten har vanligen svårt att beskriva sin yrsel. Lägesyrsel kan ofta beskrivas som en AIY, spontan EY eller KY. Om möjligt, utför alltid lägestest på yrselpatienter. Vid kräkningar eller panikreaktion under lägestest kan kontakt med akutmottagning övervägas.
Lägestest (Dix-Hallpike) utförs genom att man sätter patienten på britsen och lägger patienten bakåt med huvudet vridet 45 grader åt varsin sida (sätt patienten upp innan test på andra sidan). I liggande ska huvudet vara hyperextenderat bakåt (hakan uppåt).
Se exempel på Dix-Hallpikes test (Vimeo).
Positivt test: Inom några sekunder (5-10 sekunder) uppkommer yrsel samt en synlig nystagmus med rotation/vertikal komponent som avtar inom 20-40 sekunder. Den sida som ger nystagmus och starkare yrsel talar för att det är den drabbade sidan. Patienten bör remitteras vidare till Hörsel- och Balanskliniken/vårdval ÖNH vid oklart test: Patienten blir bara yr, omöjligt att se nystagmus, dålig medverkan, annorlunda nystagmus än vad som förväntas till exempel horisontell, test positivt på bägge sidor, svårkarakteriserad).
Behandling
Behandling och uppföljning
Akut ihållande yrsel (AIY)
AIY av central karaktär utreds och behandlas vidare via en akutmottagning.
Patienter med perifer AIY som inte kan försörja sig peroralt bör vara inneliggande de första dagarna. En perifer AIY-patient som klarar av att äta och klarar enkla rörelser kan följas upp polikliniskt sparsamt med antiemetika/yrseldämpande medicinering (till exempel Primperan och Postafen) under de första dagarna samt kortisonbehandling. Patienten ska uppmuntras till balansrehabilitering redan under de första dagarna efter insjuknandet, helst hos utbildad fysioterapeut, för att påskynda den centrala kompensationen.
Kortisonbehandling anses förkorta konvalescensen vid perifer AIY. Patienten kan behandlas med en kort peroral kortisonkur om kontraindikationer inte föreligger och behandlingsstart sker inom 72 timmar från symtomdebut. Remiss skickas till Hörsel- och Balansmottagningen på Karolinska vid förlängd konvalescens.
Kortisonschema för vuxen patient: 60 mg Prednisolon (6 tabl 10 mg x 1) i fem dagar och därefter nedtrappning med 10 mg/dag. Sammanlagt tio dagars behandling.
Episodisk Yrsel (EY)
EY är ett yrselsyndrom som kan vara svårt att hantera och såväl utredning som behandling bör ske på specialiserad nivå. I väntan på specialistvård kan symtomlindring erbjudas (Lergigan, Primperan, Postafen, Arlevert). Om EY varat länge (>två månader) och innebär högt grad av invalidisering (täta yrselanfall) bör patienten skickas till Hörsel- och Balansmottagningen på Karolinska.
EY-lägesyrsel
En Epleys manöver bör prövas på alla patienter som uppvisar lägesnystagmus vid lägestest. Se exempel på Epleys manöver (Vimeo). Telefonuppföljning inom en vecka avgör om patienten ska remitteras vidare till vårdval ÖNH som första remissinstans för utredning av persisterande lägesyrsel.
Kronisk Yrsel (KY)
Fall med KY som inger stark misstanke om funktionell grund hanteras i första hand inom primärvården. En initial uteslutande diagnostik hos ÖNH/neurologen kan förstärka misstanke om funktionell genes. Kurator/psykologkontakt samt medicinering kan övervägas från fall till fall, beroende av psykosociala faktorer eller psykiatrisk samsjuklighet. Mental utmattning bör alltid övervägas vid fall som är resistenta till de primära insatserna. Sjukgymnastutredning/omhändertagande kan övervägas i de fall där de första medicinska eller psykosociala insatserna inte ger förbättring. Komplexa fall där KY ingår i en psykiatrisk sjukdom bör hanteras genom psykiatrisk konsultation.
Om KY inte påverkas av ovannämnda insatser och fortsätter med stor arbetsfrånvaro (över 2 månader) kan patienten skickas till Hörsel- och Balansmottagningen.
